
Épidémie COVID-19 : la pièce n'est pas finie (illustration).
En France, l'entrée explosive en phase épidémique a eu lieu le 18 mars 2020. Ce jour-là, le nombre de malades en réanimation a atteint le chiffre de 1 000, et celui des décès a dépassé les 300. En se penchant, deux mois plus tard, sur ce branle-bas "infectieux", on voit bien que l'acmé de cette période, le moment où on se demande si le système de santé va tenir, s'est produit au cours de la première quinzaine d'avril. Le nombre de malades hospitalisés pour COVID-19 a alors atteint le chiffre de 33 000 et, le 7 avril, 7 148 lits de réanimation étaient occupés par des patients atteints par la maladie.
Entre le 18 mars et le 9 avril, 644 malades de réanimation ont été transférés des régions Grand Est, Île-de-France et Bourgogne Franche-Comté, vers des régions françaises de l'Ouest et du Sud, et 172 patients vers l'Allemagne, la Suisse, le Luxembourg et l'Autriche.
Ces transferts ont cessé depuis le 10 avril 2020, moment où la saturation extrême des lits s'est desserrée.
À partir du 15 avril, l'espoir renaissait : il a alors été possible d'annoncer, puis de confirmer, le déconfinement pour le 11 mai.
Depuis le 1er mai, malgré quelques propos parfois alarmistes et deux correctifs de données les 5 et 6 mai derniers, le nombre de nouveaux cas identifiés était inférieur à 500/jour en moyenne, au cours des deux dernières semaines.
Le 22 mai, le nombre de malades en réanimation n'était plus que de 1 700 et 17 000 patients restaient hospitalisés pour COVID-19.
Des informations à foison
C'est volontairement que nous ne détaillons pas toutes les données publiées par Santé publique France, en particulier pour les cas graves hospitalisés. Le lecteur en trouvera les détails dans le point hebdomadaire COVID-19 du 21 mai 2020 de Santé publique France.
Ces informations peuvent être complétées par celles émanant d'un grand nombre de sources, celles de la grande presse (dont le journal Le Monde), et aussi de nombreux sites spécialisés (dont le très connu Johns Hopkins Center for Health Security), bien que faire un choix au milieu de tant de communications est difficile. À titre personnel, je peux recommander le site de la WAAAR (World Alliance Against Antibiotic Resistance) et celui de l'ECDC (European Center for Disease Prevention and Control).
Nombre de consultations pour suspicion de COVID-19 en légère augmentation
Lors de la semaine 20, le nombre de consultations pour suspicion de COVID-19, enregistrées à partir des données du réseau Sentinelles, de l'association SOS médecins et du réseau Oscour®, est en légère augmentation. En médecine générale : environ 32 000 actes, dont au moins 80 % de téléconsultations contre 29 000 en semaine 19 ; dans le réseau SOS Médecins : 2 203 versus 2 037 en semaine 19, et pourcentage stable aux urgences : 6 791 versus 6 696 en semaine 19.
Au total, il y a eu environ 41 000 consultations en semaine 20.
Surveillance virologique
Avec le déconfinement et l'élargissement annoncé et réel des dépistages RT-PCR, il est probable que le niveau de 350 000 tests par semaine est atteint (selon le Pr. Geneviève Chêne, directrice générale de Santé Publique France). Toutefois, comme nous l'avions laissé entendre la semaine dernière, le nouveau système d'information de dépistage (SI-DEP) est en cours de déploiement. Les tendances épidémiologiques, les estimations d'incidence et les taux de positivité des tests ne seront publiés de façon hebdomadaire qu'à partir du 28 mai 2020.
Nombre de cas confirmés de COVID-19 depuis janvier 2020
Entre le 21 janvier et le 21 mai 2020, 144 163 cas de COVID-19 ont été confirmés en France. Le nombre total de tests pratiqués était d'environ 850 000 le 5 mai, soit 13 ‰ de la population. L'absence de données plus récentes est due à la mise en place du nouveau système d'information de dépistage, SI-DEP (voir le paragraphe précédent).
Néanmoins, le nombre de nouveaux cas confirmés est annoncé chaque jour par la direction générale de la santé et SPF. Entre le 7 et le 21 mai, le nombre de nouveaux cas a été constamment inférieur à 1 000, avec une moyenne hebdomadaire inférieure à 500. Lors de la rédaction de ce texte, il n'est cependant pas possible de savoir si les détections, depuis le 11 mai, d'une trentaine de clusters et les résultats des tests en cours, peuvent modifier ce résultat.
Signalement des clusters à visée d'alerte
Depuis la levée du confinement, les ARS (Agences régionales de santé), en lien avec les cellules régionales de Santé publique France et d'autres acteurs locaux, étudient les clusters qui sont identifiés. Le contact-tracing et le dépistage des personnes contact permettent de contrôler ces situations.
Au 19 mai 2020, le bilan, hors EHPAD et milieu familial restreint, s'élevait à 46 clusters validés et rapportés depuis le 9 mai 2020. Ces clusters sont, pour la plupart, en cours d'investigation avec des premiers cas qui remontent, le plus souvent, avant la levée du confinement. Ils concernent notamment des établissements sociaux d'hébergement et d'insertion (28 %), des entreprises (19 %) et des établissements de santé (17 %) (cf.Tableau I). Les mesures de contrôle sont en place et une vigilance est maintenue quant au risque de diffusion communautaire.
entre le 9 et le 19 mai 2020 (N = 46)

Au 22 mai, il est impossible de faire un bilan plus détaillé de l'état de ces clusters. Cependant, on doit constater les effets positifs d'une identification et d'une prise en charge rapides dont on saura, sous quinzaine, si elle est efficace en termes de contrôle de l'épidémie.
Dans les établissements sociaux et médico-sociaux (ESMS)
Depuis le 1er mars, il y a eu 73 360 cas de COVID-19 (données manquantes en Île-de-France), 10 245 décès dans les établissements d'accueil et 3 697 décès après un transfert à l'hôpital. Au total, 13 942 personnes issues des ESMS sont décédées. La proportion de décès à l'hôpital, rapportée au nombre total de décès, est de 26 %. Le nombre de décès chez les résidents a atteint un pic début avril et décroît depuis.
Il est remarquable qu'en plus de ces chiffres, 40 423 cas ont été rapportés parmi les membres du personnel des ESMS, dont 19 461 (47 %) cas ont été confirmés. Cet important collectif de soignants n'est néanmoins pas mentionné dans le chapitre « Surveillance des professionnels des établissements de santé ». On ignore donc s'il y a eu des décès parmi les membres de ces personnels.
Hospitalisations et admissions en réanimation en baisse et retours à domicile en augmentation
Le 18 mai 2020, 19 015 cas de COVID-19 étaient hospitalisés en France dont 1 998 cas en réanimation.
Le nombre de nouvelles hospitalisations pour COVID-19 continue de diminuer au cours de la semaine 20 : 3 218 cas versus 4 265 en semaine 19.
Le 18 mai 2020, 38 nouvelles admissions en réanimation de patients COVID-19 ont été rapportées. Le nombre de nouvelles admissions a diminué en semaine 20 (429 cas versus 528 cas en semaine 19).
Le nombre journalier de cas hospitalisés en réanimation diminue depuis le 8 avril. Au 21 mai, les patients de réanimation pour COVID-19 occupaient 5 400 lits de moins.
Du 1er mars au 18 mai, 98 853 patients ont été hospitalisés (âge médian de 72 ans, 53 % d'hommes) et 17 589 sont décédés dans les hôpitaux (71 % étaient âgés de 75 ans et plus, 59 % étaient des hommes).
Au 18 mai, 61 728 patients étaient retournés à leur domicile.
Surveillance des cas pédiatriques de myocardite avec état de choc cardiogénique
Il a été fait état, le 27 avril 2020, de cas de myocardite avec état de choc cardiogénique survenus en Île-de-France, chez des enfants ayant une infection COVID-19 récente. Les symptômes présentés faisaient penser à ceux de la maladie de Kawasaki, mais avec une note inflammatoire et myocardique beaucoup plus marquée (voir nos actualités du 15 mai : COVID-19 : le mieux se poursuit, mais polémique sur le nombre quotidien de nouveaux cas et quid des soignants atteints et COVID-19 : les formes graves de l'enfant).
Au 18 mai 2020, 149 signalements de syndromes inflammatoires multi-systémiques pédiatriques (PIMS), confirmés ou suspectés d'être en lien avec la COVID-19 et survenus depuis le 1er mars 2020, ont été rapportés. Soixante-seize cas (51 %) ont concerné des filles.
Les manifestations cliniques étaient constituées de syndromes d'inflammation systémique avec myocardite chez 82 patients, de syndromes d'inflammation systémique sans myocardite chez 61 patients. Un garçon, âgé de 9 ans, présentant une comorbidité neurodéveloppementale, est décédé dans un tableau d'inflammation systémique avec myocardite. Sa sérologie vis-à-vis de la COVID-19 était positive. Un séjour en réanimation a été nécessaire pour 77 enfants et en unité de soins critiques pour 23. Les autres ont été hospitalisés en service de pédiatrie.
La PCR et/ou la sérologie pour le SARS-CoV-2 étaient positives dans plus de la moitié des cas (n = 78, 52 %) et le lien avec le virus était probable chez 16 (11 %) autres patients (contage sujet positif ou scanner évocateur). Pour 13 malades (9 %), les résultats étaient encore en attente et pour les 42 autres (28 %), le lien n'a pas pu être mis en évidence. Ces résultats sont très en faveur d'un lien entre l'infection par le SARS-CoV-2 et cette pathologie Kawasaki-like.
La comparaison des courbes d'hospitalisation pour COVID-19 et pour cette maladie est en faveur d'un délai moyen de survenue de ces syndromes inflammatoires multi-systémiques de 4 à 5 semaines après l'infection par le SARS-CoV-2.
Au total, les données recueillies confirment l'apparition rare d'un syndrome inflammatoire multi-systémique chez l'enfant avec fréquente atteinte cardiaque, lié à l'épidémie de COVID-19. Cette pathologie a également été observée dans d'autres pays (Royaume-Uni, États-Unis).
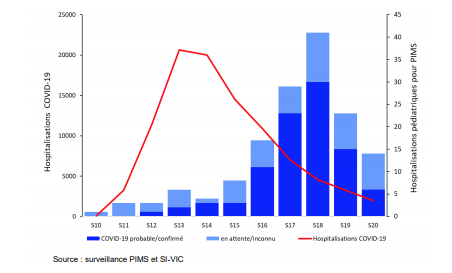
Après un pic observé en semaine 18, le nombre de nouveaux cas signalés a diminué de manière importante (Figure 1).
Figure 1 - Distribution des cas de syndrome inflammatoire multi-systémiques pédiatriques (PIMS), par semaine d'hospitalisation, tous âges, France (données au 18 mai 2020).
Surveillance des professionnels des établissements de santé contaminés
Cette surveillance a été mise en place depuis le 22 avril 2020 et a pour objectif de recenser les professionnels salariés d'un établissement de santé (ES) d'hospitalisation, public ou privé, ayant été infectés par le SARS-CoV-2 depuis le 1er mars 2020. Ces professionnels de santé font en effet partie d'une population particulièrement exposée au SARS-CoV-2.
Les cas sont dits confirmés lorsque la PCR est positive, et dits probables lorsque différents éléments (clinique, historique de contact ou imageries évocatrices) permettent à la "cellule COVID19" ou au référent infectiologue de l'établissement de santé, d'évoquer le diagnostic.
Depuis le 1er mars, 28 050 cas ont été rapportés par 1 154 établissements, répartis dans les 18 régions françaises.
Parmi ces 28 050 cas, 23 645 (84 %) étaient des professionnels de santé et 2 828 (10 %) des professionnels non soignants. Une grande partie des cas était des infirmiers (29 %) ou des aides-soignants (24 %).
Au total, 14 décès liés à l'infection à SARS-CoV-2 ont été rapportés depuis le 1er mars 2020, dont 4 médecins, 3 aides-soignants, 1 professionnel de santé "autre" et 6 professionnels non soignants.
En tenant compte des professionnels des établissements de santé (ES) et des établissements médico-sociaux (ESMS), ce sont donc 68 828 professionnels qui ont été signalés à Santé publique France (28 050 cas survenus dans les ES et 40 578 cas dans les ESMS) comme ayant été infectés par le SARS-CoV-2. Ces données peuvent néanmoins être sous-estimées du fait que l'enquête ES n'a débuté que récemment et que l'exhaustivité de ces surveillances ne peut être affirmée.
Pour des raisons, que l'on peut espérer seulement administratives, la séparation entre personnels des ES et des ESMS laisse à penser que les personnels des ESMS ne seraient pas des soignants ! Mais, si les motifs de cette différence étaient autres, ce serait un scandale absolu.
Ces données ne tiennent pas compte non plus des cas survenus chez des professionnels de santé libéraux qui peuvent, s'ils ont été atteints, participer à l'enquête proposée sur le site du Geres.
En outre, avec les semaines qui passent, on peut être choqué devant ces résultats, certes très préliminaires, mais qui ne font aucune mention du nombre de décès réels, manifestement beaucoup plus important que les 14 cas rapportés. Il y aurait ainsi pu être fait mention de décès possibles en attente de confirmation d'une infection COVID-19. Des sources infirmières évoquent, fin avril, plus de 100 décès (non vérifié) et le chiffre de 34 médecins est avancé le 14 mai par le président du Conseil de l'ordre des médecins. Le quotidien Le Parisien a dressé, le 23 avril, une liste de 28 soignants décédés. Le Monde (17 avril) a par ailleurs évoqué "Un discours parfaitement relayé par les différentes agences régionales de santé (ARS)". "Nous n'avons aucune information sur ce sujet car cela relève du secret médical", affirme-t-on en région PACA. "Nous n'avons pas ces données et il y a "un tas" de professionnels sans doute malades chez eux", répond l'ARS Auvergne-Rhône-Alpes. Dans les Pays de la Loire, l'agence régionale dit ne pas comptabiliser les personnels soignants malades, "car le virus circulant partout, on ne peut pas savoir s'ils l'ont contracté sur leur lieu de travail ou au sein de clusters familiaux".
Faire mention de ces morts serait convenable.
Synthèse des données recueillies au cours de la semaine 20 (du 13 au 19 mai 2020)
- Les consultations pour suspicion de COVID-19 sont en train de se stabiliser autour de 40 000 par semaine.
- Le nombre de nouveaux cas confirmés par jour, paramètre essentiel du suivi de l'épidémie, est constamment inférieur à 1 000 depuis le 7 avril – avec une moyenne hebdomadaire inférieure à 500. Il est encore trop tôt pour évaluer les conséquences sur ce paramètre du traitement des 46 clusters décelés depuis le 9 mai.
- Le R0 aurait un peu remonté en semaine 20 et serait au-dessus de 0,7.
- La diminution des nouvelles hospitalisations et des nouvelles admissions en réanimation de patients COVID-19 se poursuit.
- Du 8 avril au 21 mai, le nombre de lits de réanimation occupés par des patients atteints de COVID-19 a diminué de 5 400.
- Un excès de la mortalité toutes causes est observé au niveau national et est particulièrement marqué depuis la semaine 13 dans les régions Grand Est et Île-de-France. La part de la mortalité attribuable à l'épidémie de COVID-19 reste cependant à déterminer.
- Les enfants sont peu concernés par cette épidémie et représentent moins de 1 % des patients hospitalisés et des décès. Et ce, même en tenant compte des événements nouveaux (rapportés plus haut) de myocardites avec état de choc cardiogénique, évoquant la maladie de Kawasaki.
- Les personnes âgées de 65 ans et plus sont fortement touchées par cette épidémie : elles représentent 72 % des patients hospitalisés, 54 % des patients hospitalisés en réanimation et plus de 93 % des décès.
- Les patients présentant des comorbidités sont également fortement concernés et représentent 80 % des malades hospitalisés en réanimation et des décès.
Conclusion 1 : des résultats qui attestent l'impact positif des mesures de contrôle de l'épidémie
Dix jours après le début du déconfinement, les résultats observés reflètent l'impact positif des mesures de contrôle de l'épidémie. Ils confirment la diminution des nouvelles contaminations en France et mettent en évidence la baisse des nouvelles hospitalisations et des nouvelles admissions en réanimation pour COVID-19.
L'évolution a été favorable pour la majorité des patients hospitalisés et, au 21 mai, près de 64 000 personnes étaient retournées à leur domicile à la sortie de l'hôpital : soit 65 % des patients COVID-19 qui ont été hospitalisés (sachant que près de 18 % des hospitalisés sont décédés).
La suite nécessite, faut-il encore le répéter, le maintien de l'adhésion de la population à l'ensemble des mesures de prévention, afin de maintenir un niveau aussi faible que possible de transmission. Le contrôle rapide des clusters, qui ne manqueront pas encore de survenir, est indispensable.
Conclusion 2 : encore une pléthore de questions sans réponse
Comme annoncé plus haut, le temps est venu de mettre un terme, en tout cas pour l'instant, à cette chronique hebdomadaire. Nous avons, comme beaucoup de collègues, médecins, soignants, vécu trois mois de pure folie de découverte (même pour un retraité !).
Le 1er février nous ne savions rien, hors quelques rumeurs chinoises.
Quatre mois plus tard, le risque est de croire que nous savons tout, alors que l'histoire ne fait que commencer. Je n'ai pas le souvenir d'avoir dû traiter autant de publications nouvelles. Plus de 500 certainement, probablement plus de 1 000, nul ne peut prétendre avoir inventorié et digéré tout ça. Aujourd'hui où un peu de calme revient, on va enfin, sereinement, explorer les extravagances de cette pandémie virale. Les problèmes à résoudre sont immenses :
- L'épidémiologie est à préciser et à comprendre.
- La virologie à découvrir, même si beaucoup a déjà été fait.
- La sémiologie clinique, qui, chaque jour, s'enrichit de nouveaux symptômes, de nouvelles expressions pathologiques.
- Une incroyable physiopathologie qui nous balade de l'alvéole à l'endothélium, de la thrombose aux cataclysmes biologiques : quel organe, quel appareil ne sont pas atteints, directement ou non, quand après trois mois on en dresse l'inventaire ?
- On croyait savoir beaucoup sur la prise en charge des syndromes de détresse respiratoire aiguë (SDRA), des sepsis, des orages cytokiniques, de toutes les défaillances multiviscérales. Pourtant, nos collègues réanimateurs, infectiologues, internistes, cardiologues, pneumologues, néphrologues, dermatologues, neurologues, pédiatres, pharmacologues, les savants de l'hémostase, de l'immunologie et beaucoup d'autres ont découvert chaque jour que la vraie prise en charge de ces cas dramatiques était à inventer.
- On a légitimement lancé des centaines d'essais cliniques, dans un brouhaha médiatique qui n'a guère incité à la sérénité. Or, à ce jour, soyons honnête, y a-t-il un traitement du virus ou de ses conséquences qui ait démontré de façon indubitable une efficacité ? NON !
- Des pistes, des idées, mais rien de décisif comme, en 1941, la pénicilline sur les coques Gram + et, en 1947, la streptomycine sur la méningite tuberculeuse.
- L'idée de la chloroquine – ou plutôt de son précurseur, la quinine n'est pas nouvelle. Extrait du quotidien "LE MATIN" du 22 octobre 1918 : "POUR EVITER LA GRIPPE, la quinine paraît efficace. Dans le mois d'août (1918,) le nombre de décès attribués à la grippe n'a été en moyenne que de 1 pour 3 219 parmi les paludéens, et de 1 pour 2 161 (donc nettement supérieur) parmi les corps de troupes sur lesquels a porté l'enquête. En septembre (1918), le résultat obtenu a été dans le même sens avec cette différence que les ravages de la grippe avaient alors beaucoup augmenté : 1 décès sur 425 parmi les paludéens contre 1 sur 297 parmi les corps de troupe".
Ne sont-ce pas, avant l'heure, des propos entendus depuis le début de 2020 dans le sud de la France ?
Alors, espérons encore que des essais vont apporter une vraie lumière.
Un vaccin, on l'espère, mais on sait que ça ne peut être immédiat ; et on a trop répandu dans l'esprit du public que l'immunité n'était qu'une histoire d'antigènes et d'anticorps, que l'humoral réglait tout, alors que, avec ce parasite complexe de la cellule, la part cellulaire de l'immunité joue probablement un rôle important.
Comparer la COVID-19 aux épidémies du passé est fort bien, mais quel virus ressemble à ce SARS-CoV-2 ? Même pas les coronavirus qui l'ont précédé (SARS-CoV-1 et MERS-CoV), pas plus que le virus Ebola et d'autres filovirus, et même certains virus de la grippe auxquels on fait référence (grippe Hong-Kong l'hiver 1968, grippe asiatique en 1958). Dans ces deux derniers cas, le nombre de sujets atteints par l'épidémie était considérable, le nombre de morts aussi ; mais ce n'était pas la même maladie.
Arrêtons cette énumération, pour dire que la COVID-19 c'est une maladie nouvelle où tout reste à faire, à moins qu'une surprise extrême ne la fasse s'évaporer comme sa cousine due au SARS-CoV-1 qui a, pour l'instant, disparue des registres.
La surprise de l'agression est loin d'être passée, mais l'HISTOIRE commence aujourd'hui.
©vidal.fr
Pour en savoir plus
- Santé publique France. COVID-19 : point épidémiologique hebdomadaire du 21 mai 2020.
- Geres (Groupe d'étude sur le risque d'exposition des soignants aux agents infectieux.

 16 minutes
16 minutes 22 commentaires
22 commentaires 






Commentaires
Cliquez ici pour revenir à l'accueil.