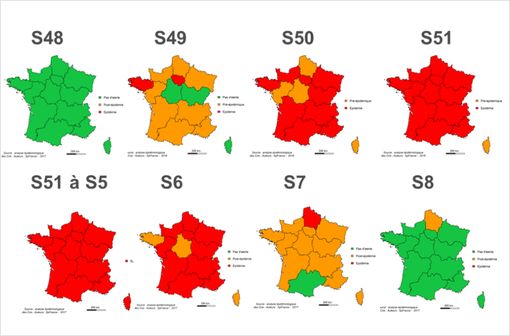
Evolution hebdomadaire des niveaux d'alerte de la semaine 48 de 2016 à la semaine 8 de 2017 (France métropolitaine).
10 semaines d'épidémie, 1,9 million de consultations pour syndromes grippaux
Du 27 février au 5 mars, seules 21 consultations pour syndrome grippal pour 100 000 habitants ont été constatées en France par le réseau Sentinelles, confirmant la fin de l'épidémie grippale annoncée la semaine dernière.
Cette épidémie, résume Santé Publique france (agence nationale de santé publique née de la fusion de l'InVS, l'Inpes et l'Eprus), aura donc été précoce et d'intensité modérée en ambulatoire :
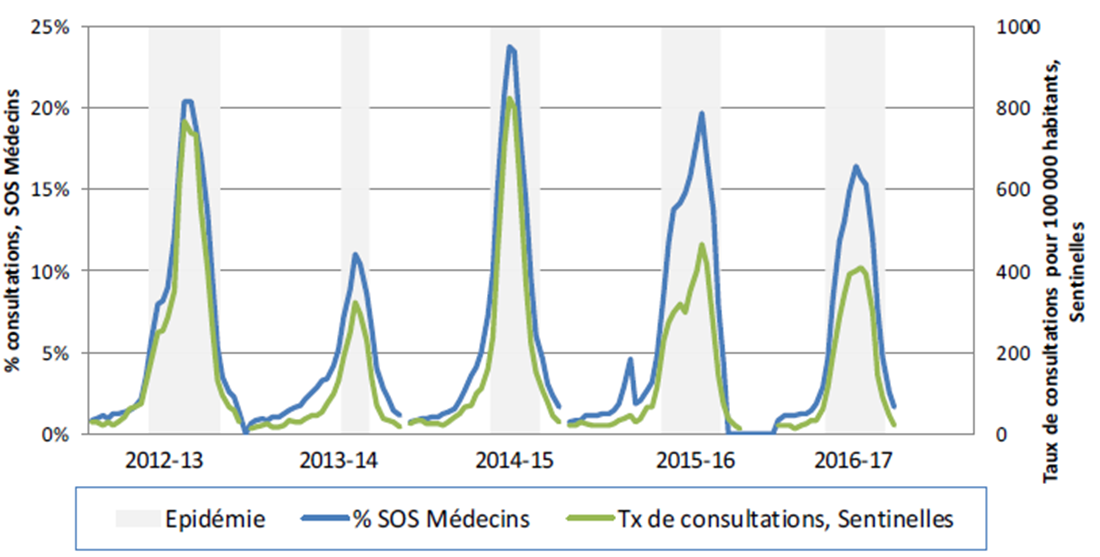
Une infection virale plus fréquente chez les enfants et moins fréquente chez les plus de 65 ans
Selon les données Sentinelles, 5,4 % (5 451 / 100 000) des moins de 5 ans et 4,5 % (4 516 / 100 000) des 5 – 14 ans ont consulté pour syndrome grippal.
Ce taux était largement inférieur chez les personnes de plus de 65 ans, autour de 1,5 % (1 512 / 100 000).
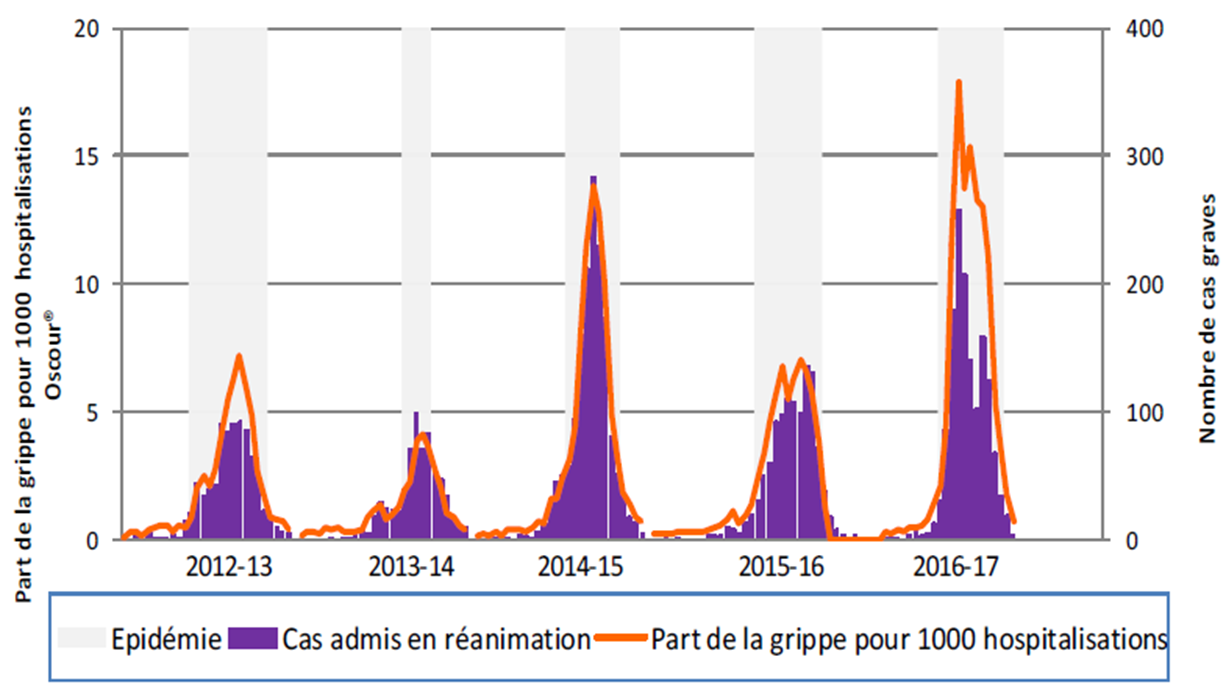
Une sévérité accrue chez les personnes de plus de 65 ans, se traduisant par une forte hausse des hospitalisations et passages en réanimation
Les personnes âgées ont donc été moins nombreuses, proportionnellement, à "attraper" la grippe.
Par contre, une fois infectées, ces personnes de plus de 65 ans ont été bien plus durement impactées, puisqu'elles ont représenté 69 % des 6 300 hospitalisations.
En comparaison, en 2014 - 2015, saison également marquée par la prédominance de virus A(H3N2), le nombre d'hospitalisations pour grippe était deux fois moins élevé chez les 65 – 74 ans et trois fois moins élevé chez les 75 ans et plus.
De même, le nombre de passages en réanimation a été plus élevé que les années précédentes :
Santé Publique France estime que sur une surmortalité de 21 200 décès, 14 358 sont attribuables à la grippe
Les 10 semaines de grippe ont été marquées par un excès de mortalité estimé à 21 200 décès, supérieur à la saison hivernale 2014 – 2015 :
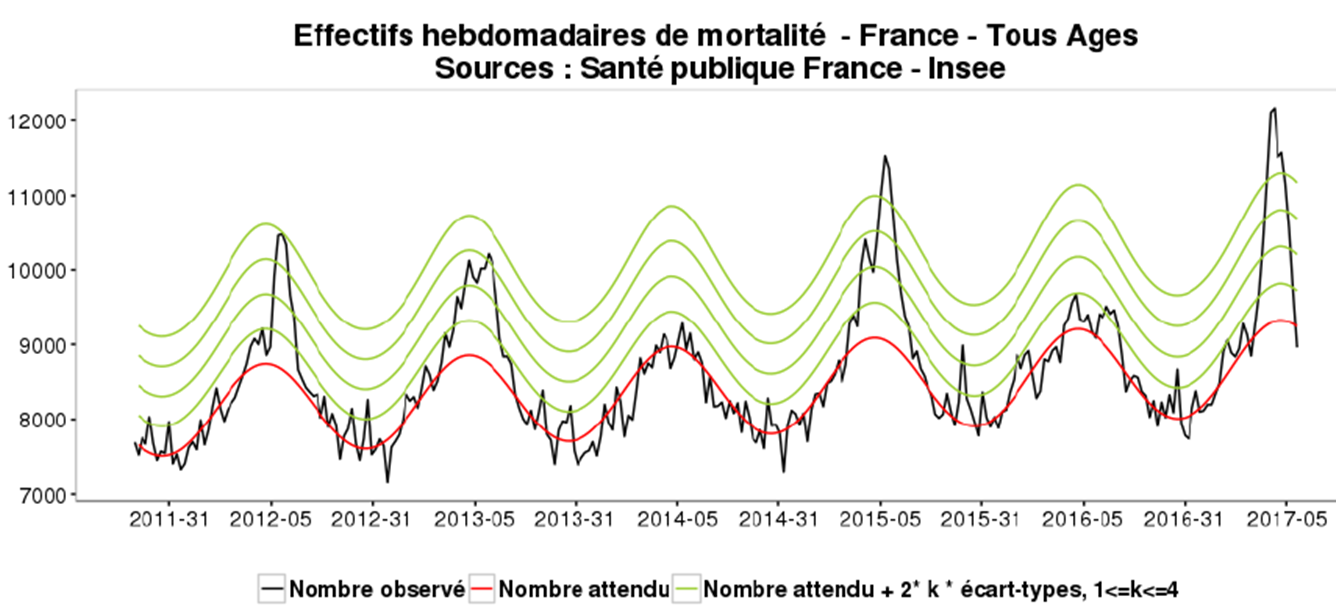
Cet excès de mortalité est calculé à partir d'un échantillon représentatif de 3 000 communes et inclut toutes les causes de surmortalité (grippe, mais aussi virus respiratoire syncytial, ainsi que les grands froids précoces qui affaiblissent les personnes les plus fragiles).
Sur ces 21 200 décès, l'agence Santé Publique France estime, à l'aide d'un "modèle statistique" non détaillé, à 14 358 [IC95 % 11 171 – 16 944] le nombre de décès imputables à la grippe.
Notons que 91 % de ces décès, soient environ 13 000, sont survenus chez des personnes de plus de 75 ans.
Près de 100 % de virus A(H3N2) détectés en ville comme à l'hôpital, appartenant en général au groupe génétique 3C.2a
1 425 virus grippaux ont été analysés en ville, 98 % étaient des virus A/H3N2. A l'hôpital, 14 572 analyses ont été effectuées, retrouvant 99 % de virus A(H3N2).
L'analyse génétique de certaines de ces souches a montré qu'elles appartenaient majoritairement au groupe 3C.2a, qui comporte la souche dite Hong Kong contenue dans le vaccin (A/Hong Kong/4801/2014).
Près de 7 souches sur 10 appartenaient en fait à un sous-groupe génétique appelé Bolzano, mais elles suscitaient a priori les mêmes réactions antigéniques que la souche du vaccin
Il se trouve que ce n'est pas la souche Hong Kong qui a été majoritairement identifiée, mais une souche légèrement modifiée appartenant à un sous-groupe de 3C.2a appelé 3C.2a1.
Cette souche a été nommée Bolzano (A/Bolzano/7/2016) et, selon les premières analyses d'Eurosurveillance (premiers résultats d'étude I-MOVE), elle ne diffère que très peu de la souche Hong Kong (2 substitutions génétiques).
Cette souche serait donc "antigéniquement analogue" à la souche Hong Kong, provoquant la même fabrication d'anticorps (études in vitro non encore réalisées, ce qui ne permet pas de l'affirmer avec certitude, mais fortes présomptions de similarité).
Ce ne sont donc pas ces petites altérations génétiques qui seraient à l'origine de la baisse d'efficacité du vaccin, mais plutôt la nature même du virus (A/H3N2 plutôt qu'A/H1N1 par exemple).
Un vaccin faiblement efficace pour les populations à risques et les personnes de plus de 65 ans, et inefficace chez les personnes hospitalisées
Les premiers résultats de l'étude européenne I-MOVE montrent une efficacité "modérée" contre A(H3N2) en population générale, estimée à 38 % [IC95 % : 21 - 51] (autrement dit, si une personne à 5 % de risque absolu d'attraper la grippe, une efficacité à 38 % équivaut à une baisse du risque absolu de 38 x 5 / 100 = 1,9 %, soit 3,1 % de risque d'attraper la grippe).
Chez les personnes à risques (affection de longue durée, asthme, BPCO, grossesse, VIH/Sida, âge > 65 ans, etc.), l'efficacité a été "faible", toujours selon ces données, estimée à 26 % seulement [IC95 % : 2 - 44] . En reprenant l'exemple de 5 %, la vaccination fait passer le risque à 5 % - (26x5/100) = 3,7 %.
Chez les personnes de plus de 65 ans spécifiquement, l'efficacité constatée est également "faible", estimée à 23 % [IC95 % : (-15) - 49] (3,85 % au lieu de 5 %).
Chez les personnes hospitalisées, aucune efficacité significative n'a été mise en évidence (2% seulement, soit 4,9 % au lieu de 5 %).
Une faiblesse de l'efficacité accentuée par la couverture vaccinale partielle
L'efficacité est donc modérée à faible, avec de larges intervalles de confiance (IC 95 %). De plus, les baisses d'incidence liées à l'efficacité vaccinale sont en réalité deux fois plus faibles en considérant la population, car la couverture vaccinale n'a atteint que 46 % (données provisoires de l'assurance maladie), versus 47 % en 2015-2016.
Le vaccin 2016 – 2017 n'a donc pas vraiment été efficace pour protéger les personnes les plus fragiles, "comme souvent observé pour les virus A(H3N2)", précise l'agence Santé Publique.
En effet, à titre comparatif, les CDC américains (centres de surveillance épidémiologiques), dans ce tableau récapitulatif, ont estimé l'efficacité du vaccin saisonnier à 19 % seulement en 2014 – 2015 (A/H3N2, voir notre article), alors que son efficacité était estimée à 47 % en 2015 – 2016, 52 % en 2013 – 2014 ou encore 49 % en 2012 – 2013, années où le virus circulant n'était pas un A(H3N2).
Or une efficacité autour de 50 % divise par 2 le risque absolu de contracter la grippe pour une personne vaccinée, ce qui est plus protecteur. Ce sera peut-être le cas l'année prochaine, d'où l'intérêt de poursuivre cette vaccination et d'encourager les patients à la faire.
Pour 2017 – 2018, l'OMS annonce une composition inchangée
L'OMS a annoncé, le 2 mars 2017, la composition du futur vaccin saisonnier de l'hémisphère nord. Il comportera :
- une souche A/H1N1 (A/Michigan/45/2015 (H1N1)pdm09-like) ;
- une souche A(H3N2), toujours Hong Kong (A/Hong Kong/4801/2014 (H3N2)) ;
- et, pour le vaccin trivalent, une souche B (B/Brisbane/60/2008). Pour le quadrivalent, une deuxième souche B est ajoutée (B/Phuket/3073/2013).
Il n'y a plus qu'à souhaiter que le virus A(H3N2) ne soit pas présent l'hiver prochain, le vaccin étant, pour le moment, systématiquement plus efficace lorsque ce sont les autres souches (A/H1N1, B) qui circulent.
En savoir plus :
Le bulletin de l'agence Santé Publique France
Bulletin épidémiologique grippe, semaine 9. Saison 2016-2017, Santé Publique France, 8 mars 2017
Les premiers résultats de l'enquête I-MOVE d'Eurosurveillance
Early 2016/17 vaccine effectiveness estimates against influenza a(h3n2): I-MOVE multicentre case control studies at primary care and hospital levels in Europe, E Kissling , M Rondy , I-MOVE/I-MOVE+ study team, Eurosurveillance, Volume 22, Issue 7, 16 February 2017
Le tableau d'efficacité vaccinale des CDC américains
Seasonal Influenza Vaccine Effectiveness, 2005-2016, CDC.gov
Le communiqué de l'OMS sur la composition des futurs vaccins saisonniers
Recommended composition of influenza virus vaccines for use in the 2017-2018 northern hemisphere influenza season, 2 mars 2017
Sur VIDAL.fr :
VIDAL Reco "Grippe saisonnière"
Epidémie de grippe : la DGS recommande d'utiliser précocement les antiviraux chez les sujets fragiles (janvier 2017)
Début de l'épidémie de grippe : le virus A(H3N2) s'avère très largement majoritaire (22 décembre 2016)
Prévention de la grippe : il n'existe pas de "vaccin homéopathique", rappelle l'ANSM (novembre 2016)
Lancement de la campagne de vaccination contre la grippe 2016-2017 : objectifs et modalités pratiques (7 octobre 2016)
Grippe saisonnière : possible diminution de l'efficacité du vaccin, nécessaire vigilance chez les personnes à risques (janvier 2015)
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 6 minutes
6 minutes 13 commentaires
13 commentaires 





Commentaires
Cliquez ici pour revenir à l'accueil.