
Stimulation cérébrale profonde pour la maladie de Parkinson
La stimulation cérébrale profonde n'est plus de la science-fiction
 La stimulation cérébrale profonde (SCP) est réalisée en implantant deux électrodes dans la région sous-thalamique. Ces électrodes sont commandées par un boîtier type pacemaker qui est implanté sous la peau, en-dessous d'une clavicule en général.
La stimulation cérébrale profonde (SCP) est réalisée en implantant deux électrodes dans la région sous-thalamique. Ces électrodes sont commandées par un boîtier type pacemaker qui est implanté sous la peau, en-dessous d'une clavicule en général.Les neuro-impulsions électriques délivrées par les électrodes vont permettre de bloquer plus ou moins efficacement les signaux cérébraux provoquant des symptômes tels que la rigidité, la lenteur et les tremblements.
Cette technique est utilisée depuis 25 ans pour des patients ayant une maladie avancée, et autorisée depuis 1998 en Europe. Plus de 100 000 patients ont déjà été opérés pour bénéficier de ce traitement, qui n'est que symptomatique.
Chez quels patients la SCP est-elle utilisable ?
La maladie de Parkinson comporte trois phases :
- Durant les 3 à 8 premières années d'évolution de la maladie, la compensation médicamenteuse du déficit en L-dopamine (par levodopa) permet une régression des symptômes. Cette phase est appelée "Lune de miel" par les patients et les soignants;
- Puis la "Lune de miel" s'estompe, laissant place à des fluctuations de l'effet bénéfique du traitement médicamenteux, ce qui entraîne de multiples prises de L-Dopa, et donc la survenue d'effets secondaires (mouvements involontaires appelés dyskinésies);
- la troisième phase est marquée par la survenue de troubles axiaux, non dopaminergiques, à type de démence, psychose, troubles de l'élocution, de la déglutition, de la marche et de l'équilibre (chutes), etc.
La SCP était jusqu'à présent indiquée lorsque les patients souffraient depuis 12 à 15 ans de la maladie de Parkinson, et étaient donc déjà très handicapés. Mais les neurologues s'interrogent depuis 10 ans sur l'intérêt d'un traitement plus précoce, avant l'apparition de signes axiaux.
Une étude rigoureuse évalue l'impact d'une SCP plus précoce
 Le Dr Michael Schüpbach, neurologue à l'Hôpital Pitié-Salpêtrière (Paris) et son équipe ont mené une première étude entre 2002 et 2006 sur 10 patients qui commençaient à avoir des problèmes liés à leur maladie mais avaient encore une vie active. Cette étude pilote, publiée dans Neurology en 2007, a montré en moyenne une amélioration de la qualité de vie de 24 %.
Le Dr Michael Schüpbach, neurologue à l'Hôpital Pitié-Salpêtrière (Paris) et son équipe ont mené une première étude entre 2002 et 2006 sur 10 patients qui commençaient à avoir des problèmes liés à leur maladie mais avaient encore une vie active. Cette étude pilote, publiée dans Neurology en 2007, a montré en moyenne une amélioration de la qualité de vie de 24 %.Suite à ces résultats très encourageants, une étude de plus grande envergure, appelée EARLYSTIM, a été mise en place, avec cette fois-ci 251 patients. Ces derniers, répartis sur 6 centres français et deux allemands, avaient en moyenne un Parkinson évoluant depuis 7 ans, des dyskinésies depuis 1,4 ans, des fluctuations depuis 1,6 ans. Ils prenaient de la Levodpa depuis près de 5 ans et avaient tous moins de 60 ans (âge moyen : 53 ans).
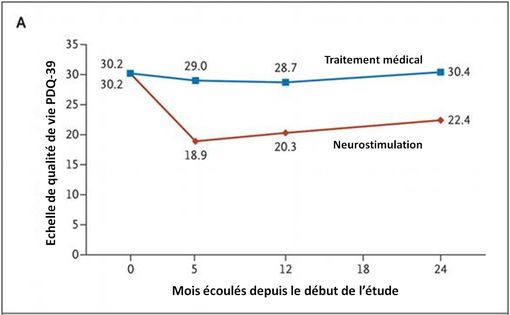
La moitié ont été neuro-implantés, l'autre moitié a reçu un traitement médicamenteux optimisé, surveillé par un comité d'experts externes. Ils ont été suivis étroitement pendant deux ans. La qualité de vie (objectif principal) a été évaluée par des questionnaires spécifiques à la maladie de Parkinson (PDQ-39, cotation subjective; plus le score est faible plus la qualité de vie est élevée). L'évaluation motrice a été effectuée sur vidéo, par des experts qui n'étaient pas en contact avec les patients.
L'étude a été financée par le ministère de la recherche allemand et Medtronic, laboratoire fabriquant du boîtier d'électrostimulation. Ce dernier "n'a pas été impliqué sur l'acquisition des données et leur analyse", a précisé le Dr Schüpbach lors de la conférence de presse de présentation de cette étude.
26 % d'amélioration de la qualité de vie
La qualité de vie des patients s'est rapidement et très nettement améliorée dans le groupe SCP (scores plus faibles sur l'échelle utilisée, cf. graphe ci-dessous), tandis qu'elle est restée stable sous traitement médicamenteux optimisé :
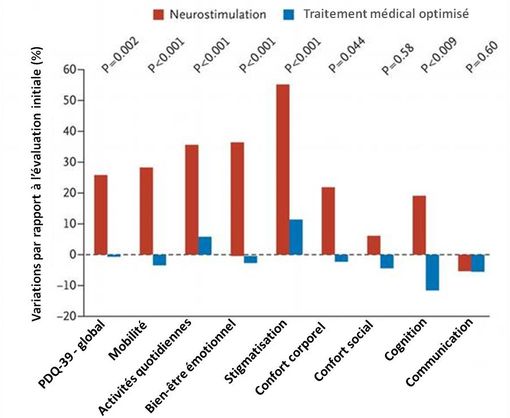
L'analyse item par item de la qualité de vie montre une baisse importante de la perception d'une stigmatisation sociale en raison de la maladie et une nette amélioration des autres paramètres, à l'exception de la communication et du confort social (variation non significative) :
Amélioration de la motricité et diminution de la consommation de médicaments
 Les patients ayant bénéficié d'une SCP avaient en moyenne 12,4 heures par jour sans dyskinésies (10,5 dans le groupe contrôle). La motricité en "off" (période sans dyskinésies) s'est améliorée de 53 % (4 % dans le groupe contrôle).
Les patients ayant bénéficié d'une SCP avaient en moyenne 12,4 heures par jour sans dyskinésies (10,5 dans le groupe contrôle). La motricité en "off" (période sans dyskinésies) s'est améliorée de 53 % (4 % dans le groupe contrôle).Par ailleurs les patients opérés ont consommé 39 % de moins de médicaments, alors qu'à l'inverse le traitement optimisé dans le groupe contrôle a entraîné une augmentation de 21 % de la prise de levodopa.
Les effets secondaires "graves", incluant les tendances suicidaires et le suicide, n'ont par contre pas varié. Quant aux effets secondaires spécifiques à la SCP (post-chirurgicaux), ils ont tous régressé sans séquelle (en dehors d'une cicatrisation un peu plus difficile pour un patient).
Des résultats très encourageants qui feront peut-être évoluer les recommandations
Cette étude a donc confirmé les résultats de l'étude pilote et montré que "lorsque les complications motrices commencent, la stimulation est meilleure que le traitement par médicaments seuls, quel que soit le critère observé", résume le Dr Michael Schüpbach.
Ce dernier a cependant insisté sur l'importance du respect des critères d'éligibilité à la SCP : peu de patients sont donc éligibles à ce traitement, peut-être 5 à 10 % si les critères de sélection est abaissé dans les recommandations officielles suite à la publication de cette étude.
Cela représentera cependant une nette amélioration pendant un certain temps pour ces patients jeunes, dont la vie psycho-sociale n'est pas encore affectée par des troubles axiaux.
De quoi leur faire vivre une "deuxième lune de miel", comme l'a titré l'éditorial du New England Journal of Medicine accompagnant la publication de cette étude ?
Jean-Philippe Rivière
Sources :
- Conférence de presse de présentaiton de l'étude Earlystim, organisée par Medtronic, 13 février 2013
- "Neurosurgery at an earlier stage of Parkinson disease: a randomized, controlled trial", Schuepbach WMMP et coll., Neurology, janvier 2007, résumé en anglais
- "Neurostimulation for Parkinson's Disease with Early Motor Complications", W.M.M. Schuepbach et coll., New England Journal of Medicine, 14 février 2013, résumé en anglais sur le site de la revue
- "Plug it in, turn it on … and feel better? Neurostimulation for Early Parkinson's Disease", blog du New England Journal of Medicine, 14 février 2013
- Le questionnaire PDQ 39 traduit en français par un utilisateur de scribd.com
- "A Second Honeymoon for Parkinson's Disease?", Caroline M. Tanner, M.D., Ph.D., New England Journal of Medicine, 14 février 2013 (100 premiers mots de l'éditorial, accessible en entier pour les utilisateurs inscrits)
Graphes : NEJM (traduits en français)
Photo du Dr Schuepbach & illustrations de la SCP : Medtronic
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 5 minutes
5 minutes Ajouter un commentaire
Ajouter un commentaire




Commentaires
Cliquez ici pour revenir à l'accueil.