
Le risque de suicide après une hospitalisation en psychiatrie augmente particulièrement en cas de dépression (illustration).
Les troubles psychiatriques, premiers facteurs de risque de suicide en France
En France, 25 personnes par jour, soit près de 10 000 personnes par an, se suicident, pour 200 000 tentatives selon une estimation récente l'Observatoire national du suicide (ONS) (2). Les trois quarts sont des hommes, qui optent davantage pour des moyens et instantanés (pendaison, arme à feu) que les femmes (médicaments).
Ce taux, qui représente environ 17 personnes sur 100 000 par an, est assez légèrement supérieur à celui constaté aux Etats-Unis (14,2 dans la population générale).
Selon les données de la recherche compilées par l'ONS (3) "les facteurs psychiatriques apparaissent comme les premiers facteurs de risque pour les décès par suicide et les tentatives de suicide". Ces facteurs psychiatriques sont principalement "les troubles de l'humeur (dépression, troubles bipolaires), les troubles schizophréniques, les troubles anxieux et les troubles liés à l'abus de substances".
Ce sont justement ces facteurs psychiatriques qui sont analysés par l'étude américaine objet de cet article, soulignant l'importance d'un relais ambulatoire précoce pour tenter de diminuer ce risque.
Les suicides en cas de maladie psychiatrique surviennent souvent après une hospitalisation récente
Environ un tiers des suicides chez les patients souffrants de troubles mentaux survient dans les trois mois qui suivent leur sortie d'une hospitalisation psychiatrique, selon une analyse de The American Association of Suicidology (4).
En conséquence, 0,3% à 1,3% des patients meurent par suicide durant la première année qui suit la sortie de leur hospitalisation.
Afin d'en savoir plus sur ce risque suicidaire à court terme et surtout, sur les pathologies mentales et les caractéristiques qui permettraient d'identifier les patients à risque et de guider les interventions pour le prévenir, Mark Olfson et ses collaborateurs ont donc procédé à une analyse rétrospective des données de près de 2 millions de patients hospitalisés.
Comparaison du risque suicidaire de 4 troubles psychiatriques avec celui associé à des maladies non psychiatriques après une hospitalisation
Le but de cette étude longitudinale est donc d'évaluer le risque suicidaire dans les 90 jours suivant la sortie de l'hôpital et à un an chez des adultes présentant des diagnostics psychiatriques de troubles dépressifs, de troubles bipolaires, de schizophrénie, de troubles liés à l'utilisation problématique, excessive de substances psychoactives ou encore des maladies somatiques, risque comparé également à celui de la population générale.
Ce travail a inclus 1 861 194 patients âgés de 18 à 64 ans (27 % d'hommes et 73 % de femmes, âgés de 35,4 ans en moyenne) hospitalisés dans le cadre du programme Medicaid.
Parmi eux, 770 643 présentent des troubles mentaux et 1 090 551 des maladies somatiques.
Un taux de suicide moyen à court terme après une hospitalisation pour troubles psychiatriques multiplié par 15 par rapport à celui de la population générale
Entre le 1er janvier 2001 et le 31 décembre 2007, 370 suicides sont survenus à la sortie de l'hospitalisation. Les données sur la cause du décès par suicide ont été recueillies à partir du registre national américain et ont ensuite été analysées en 2015 et 2016.
Les taux de suicide pour 100 000 personnes-années (PA : nombre de personnes sur une année) ont été calculés pour chaque groupe dans les 90 jours qui suivent la sortie de l'hôpital et ont ensuite été appariés à la population générale américaine. Le taux de suicide à court terme de la cohorte présentant un trouble mental est de 178,3 pour 100 000 PA. Ce taux de suicide à court terme est donc, en moyenne, 15,4 fois plus élevé dans la cohorte avec un trouble mental par rapport à la population générale (14,2 pour 100 000 PA en moyenne).
Davantage de suicides à court terme en cas de dépression et de troubles bipolaires
Le taux de suicide à court terme est le plus élevé dans la cohorte des patients atteints de troubles dépressifs (235,1 pour 100 000 PA), suivi de troubles bipolaires (216 pour 100 000 PA) et de la schizophrénie (168,3 pour 100 000 PA).
La cohorte avec d'autres troubles psychiatriques (160,4 pour 100 000 PA) et le sous-groupe des troubles liés à l'usage addictif de substances (116,5 pour 100 000 PA) ont les taux de suicide les moins élevés :
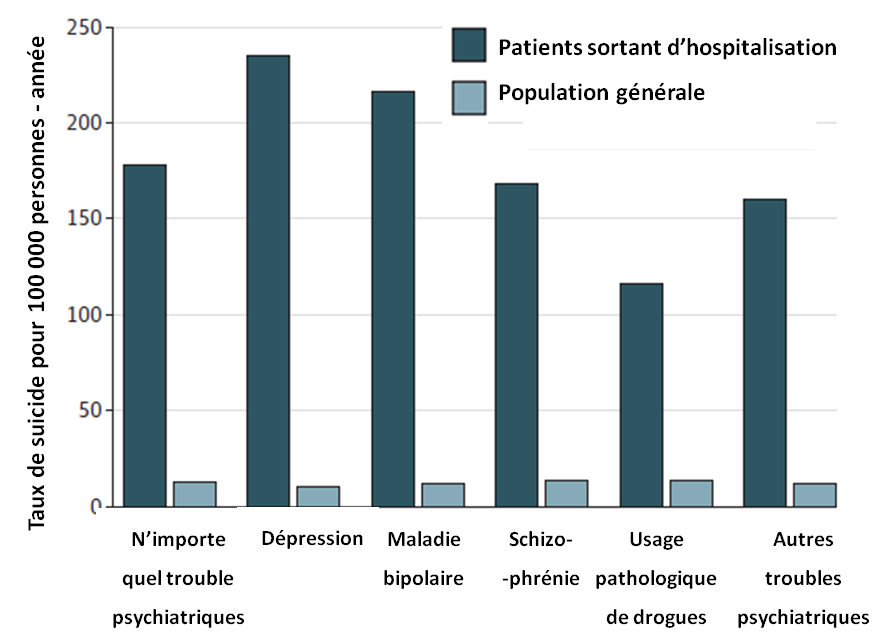
Figure 1 : les taux de suicide selon la pathologie entre la population de l'étude et la population générale.
Toujours dans cette cohorte, le taux de suicide à 90 jours est presque deux fois plus élevé chez les hommes que chez les femmes (238,3 contre 130,2) alors qu'il est 4 fois plus élevé chez les hommes que chez les femmes dans la cohorte des maladies non psychiatriques (33,4 contre 7,8).
Les jeunes adultes davantage exposés
L'analyse des strates selon les groupes d'âge montre que les jeunes adultes (âgés de 18 à 34 ans) sont les plus exposés au risque de suicide à court terme en cas de trouble mental associé.
Surrisque cumulatif également élevé dans les 90 jours suivant la sortie de l'hôpital
Au cours des 90 premiers jours qui suivent la sortie de l'hôpital, le risque cumulatif de suicide est significativement plus élevé pour chacun des 5 sous-groupes de troubles mentaux par rapport à l'autre cohorte (57,9 pour 100 000 PA pour les troubles dépressifs, 53,2 pour le troubles bipolaires, 40,3 pour la schizophrénie, 28,7 pour les addictions, 39,5 pour les autres troubles mentaux, et 2,9 seulement pour la cohorte des maladies non psychiatriques) .
Ce risque cumulatif a été estimé par la technique de Kaplan Meier, qui permet une mise à jour du risque à chaque décès (d'où l'aspect en marches d'escalier des courbes ci-dessous) :
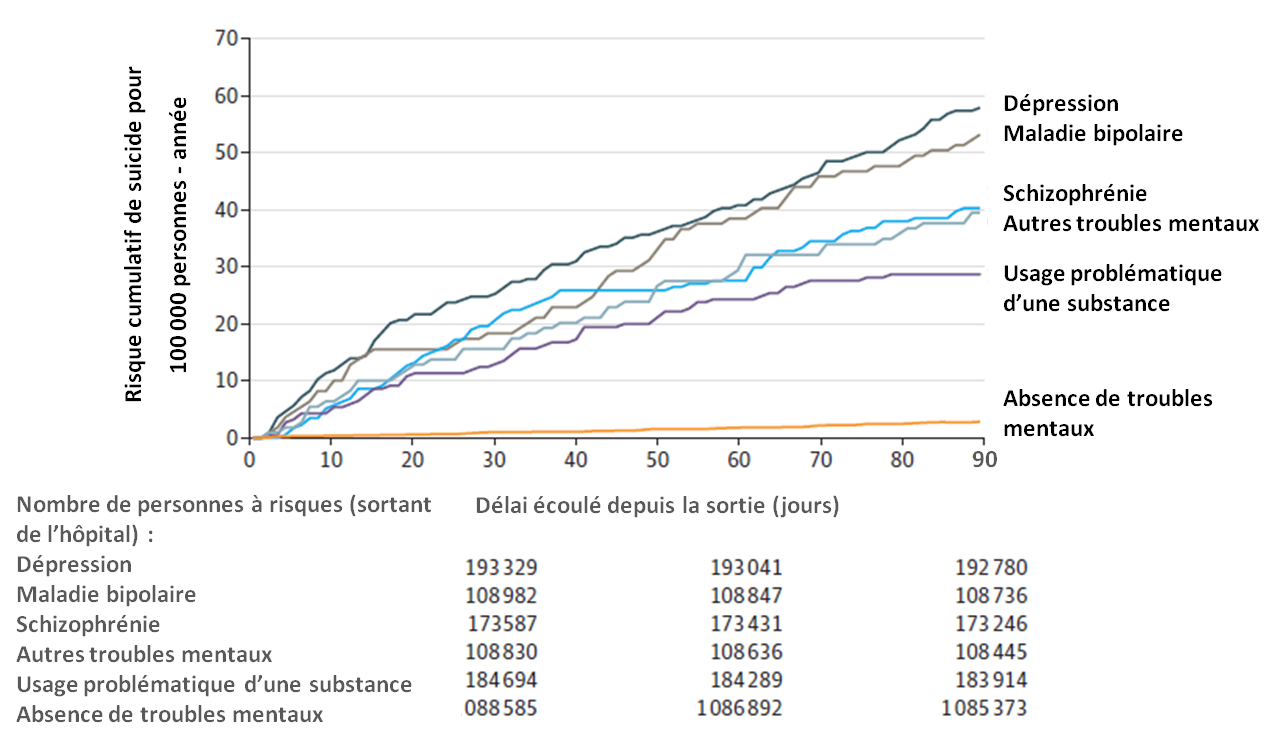
Figure 2 : risque cumulatif de suicide pendant les 90 jours qui suivent l'hospitalisation dans chaque groupe.
Ce risque cumulatif à 90 jours est également significativement plus élevé chez les hommes que chez les femmes dans les sous-groupes de maladies mentales (58,1 contre 32,1 pour 100 000 PA).
L'absence de prise en charge ambulatoire avant l'hospitalisation apparaît aussi comme un facteur de risque supplémentaire de suicide à la sortie
L'absence de soins ambulatoires dans les six mois précédant l'admission à l'hôpital est associée à une augmentation de 70 % (RRA à 1,7 ; IC 95% [1,2-2,5]) du risque de suicide dans les 90 jours suivant la sortie de l'hôpital.
La co-existence de plusieurs troubles psychiatriques est également associée à une détresse psychologique plus importante et à un risque suicidaire plus haut.
Enfin, les diagnostics ambulatoires récents de schizophrénie ou de trouble bipolaire augmentent aussi le risque suicidaire après une hospitalisation.
En conclusion : confirmation d'un risque suicidaire important après une hospitalisation pour un trouble psychiatrique, nécessitant une prévention par une prise en charge immédiate et étroite en ambulatoire
Cette étude confirme et précise le risque suicidaire après une hospitalisation pour troubles psychiatriques, risque déjà mis en évidence au Danemark en 2011, avec l'analyse des données de la population danoise total sur 36 ans (JAMA Psychiatry 2011 (5)).
Or les séjours hospitaliers en psychiatrie ont plutôt tendance à raccourcir (stabilisation apparente des troubles par les médicaments modernes, manque de lits, pression financière), alors que l'hospitalisation, qui marque de plus la sévérité de sa pathologie pour le patient, s'avère un facteur de risque important de suicide secondaire.
L'hôpital devrait donc systématiquement prévenir le médecin généraliste et l'éventuel psychiatre de ville, sans attendre l'envoi d'un compte-rendu qui se retrouvera sur le bureau du médecin libéral un mois, voire davantage, après la sortie, donc trop tardivement pour tenter de prévenir le risque suicidaire post-hospitalisation immédiat. Le cas échéant, l'entourage peut le faire aussi, mais encore faut-il qu'il y ait un entourage et qu'il soit prévenu de l'hospitalisation avec nécessité d'un relais immédiat en ville.
Par ailleurs, rappelons qu'en France, comme l'espère l'ONS, l'accès facilité aux données de l'Assurance maladie (SNIIRAM) voté dans la loi de santé de Marisol Touraine devrait permettre, en les chaînant à d'autres fichiers (PMSI, EDP), d'analyser finement la mortalité par suicide et d'approfondir la question de facteurs de risques médicaux ou médicamenteux, et d'analyser aussi les comportements suicidaires selon la catégorie sociale et les trajectoires professionnelles et familiales.
En savoir plus :
- Olfson M, Wall M, Wang S, Crystal S, Liu SM, Gerhard T, Blanco C. « Short-term Suicide Risk After Psychiatric Hospital Discharge. » JAMA Psychiatry. 1 Novembre 2016 ; 73 (11) : 1119-1126.
- SUICIDE - Connaître pour prévenir : dimensions nationales, locales et associatives, présentation du rapport et liens, Observatoire national du suicide, février 2016
- SUICIDE - Connaître pour prévenir : dimensions nationales, locales et associatives, synthèse du rapport, Observatoire national du suicide, février 2016
- Annemiek Huisman, J.F.M. Kerkhof, Paul B.M. Robben. « Suicides in Users of Mental Health Care Services: Treatment Characteristics and Hindsight Reflections » Suicide Life Threat Behav. 2011;41(1):41-49
- Nordentoft M, Mortensen PB, Pedersen CB. « Absolute risk of suicide after first hospital contact in mental disorder. Arch Gen Psychiatry. » JAMA Psychiatry. 2011;68(10): 1058-1064.
Sur VIDAL.fr :
Suicides en France : état des lieux, facteurs de risque et programmes de prévention (février 2016)

 7 minutes
7 minutes 3 commentaires
3 commentaires 




Commentaires
Cliquez ici pour revenir à l'accueil.