
Les aliments à index glycémique bas (pâtes, légumes, fruits, laitages) sont peu hyperglycémiants (illustration).
Une méta-analyse pour tenter de cerner au mieux l'utilité de ces molécules
En cas de diabète de type 2, plusieurs classes de médicaments hypoglycémiants sont utilisables en cas d'échec des mesures hygiéno-diététiques 'alimentaiton équilibrée, activité physique en particulier) : metformine, sulfamides hypoglycémiants, glitazones, inhibiteurs de la dipeptidyl peptidase 4 (DPP4), gliflozines (inhibiteurs du cotransporteur de sodium-glucose de type 2), analogues du glucagon-like peptide-1 (GLP-1), glinides, inhibiteurs des alphaglucosidases et insuline.
L'équipe internationale coordonnée par Giuseppe Strippoli (Suetonia Palmer et coll.) a voulu étendre et mettre à jour une méta-analyse de 2011 qui évaluait leur efficacité.
Les auteurs ont finalement ciblé les études évaluant la mortalité cardiovasculaire et toutes causes, puis l'impact sur l'HbA1c, les effets indésirables sévères, l'infarctus du myocarde, les AVC, l'échec thérapeutique, les hypoglycémies et le poids.
301 études retenues, avec mono, bi ou trithérapie pour lutter contre l'hyperglycémie
301 études cliniques ont rempli les critères d'inclusion, soit 118 094 patients :
- les 171 essais de monothérapie ont concerné 56 598 patients ;
- les 109 essais de metformine associée à une deuxième molécule ont concerné 53 030 patients ;
- les 29 essais dans lesquels la metformine et un sulfamide hypoglycémiant étaient associés à une troisième molécule incluaient 598 patients.
Notons que nombre de patients suivis par traitement variait énormément, de 8 à 1 562 selon le type de prescription.
Une population de patients relativement proches
Les patients des essais retenus ont été considérés comme suffisamment semblables par les auteurs. Leur HbA1c moyenne à la randomisation était de 8,2 % (déviation standard -DS- 1,1 %) pour les essais en monotherapie, de 8,2 % (DS 0,6 %) in bithérapie et 8,4 % (DS 0,6 %) en trithérapie. Le poids moyen des patients à l'inclusion était de 81,9 kg (DS 8,9 kg) en monothérapie, 83,8 kg (DS 15,7 kg) en bithérapie et 84,1 kg (DS 9,5 kg) en tritherapie.
La durée moyenne du diabète au moment de la randomisation était de 5,7 ans (écart interquartile de 3,3 à 7,0 ans) et la moyenne du suivi a oscillé entre 24 semaines et 76,8 mois (médiane à 6 mois [écart interquartile de 5,5 à 12 mois]).
Enfin, notons que les résultats de cette méta-analyse ne sont pas ajustés sur l'état rénal des patients inclus.
Une méta-analyse en réseau tenant compte des différences entre les études et comparaisons
La méta-analyse en réseau permet de pondérer le poids des différentes études sur des données objectives, et d'effectuer aussi des comparaisons indirectes.
Ainsi, le schéma ci-dessous, provenant de la publication de l'étude dans le JAMA, représente les données utilisées pour cette méta-analyse en réseau pour les études avec monothérapie hypoglycémiante :
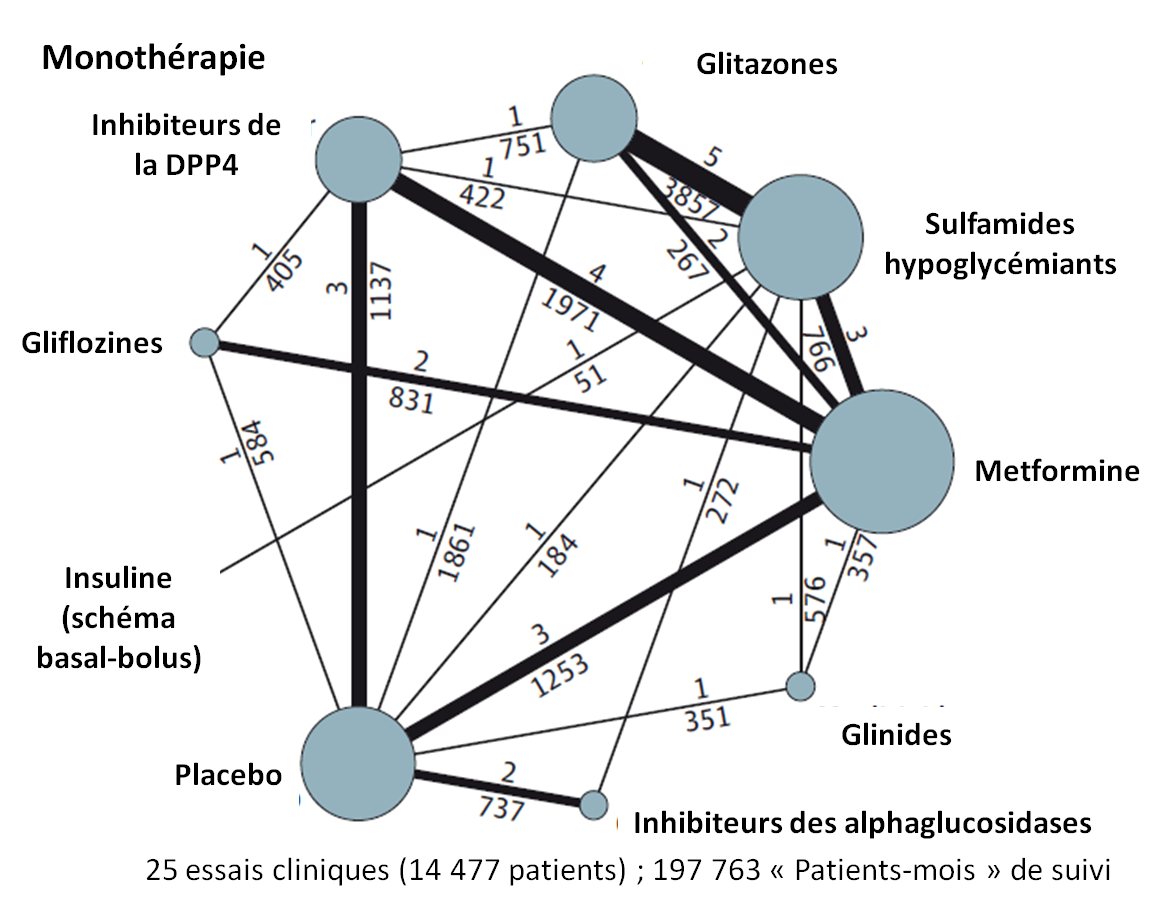
- les traits représentent les comparaisons directes effectuées entre 2 traitements : plus les traits sont épais, plus le nombre d'essais est élevé (sulfamides hypoglycémiants vs glitazones, metformine vs inhibiteurs de la DPP4, etc.) ;
- en l'absence de trait entre 2 substances, une comparaison indirecte peut être effectuée : sulfamides hypoglycémiants vs inhibiteurs de la DPP4 et sulfamides hypoglycémiants vs gliflozines => comparaison indirecte entre sulfamides hypoglycémiants et gliflozines.
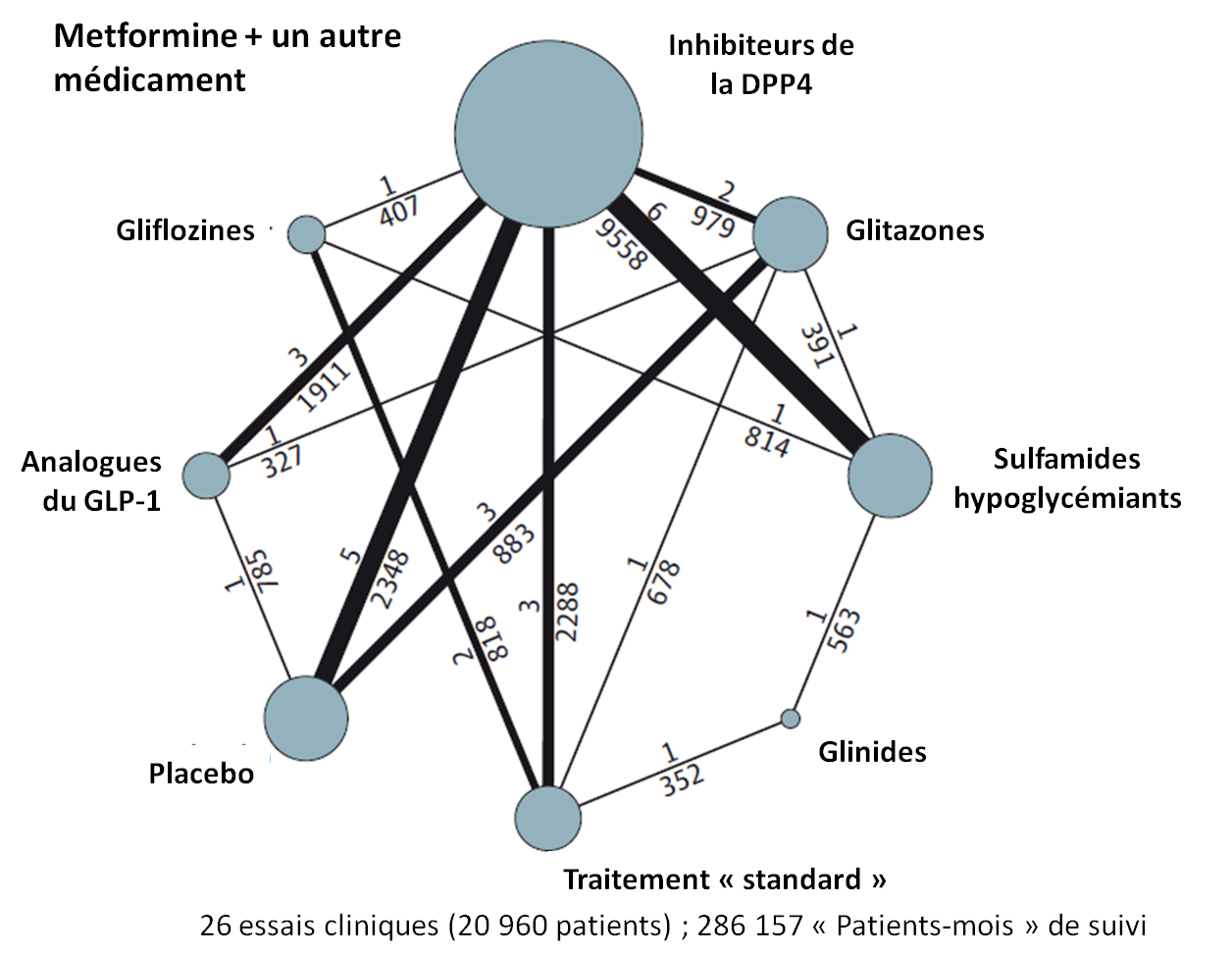
De même avec les études analysant les effets de l'ajout d'un deuxième hypoglycémiant à la metformine :
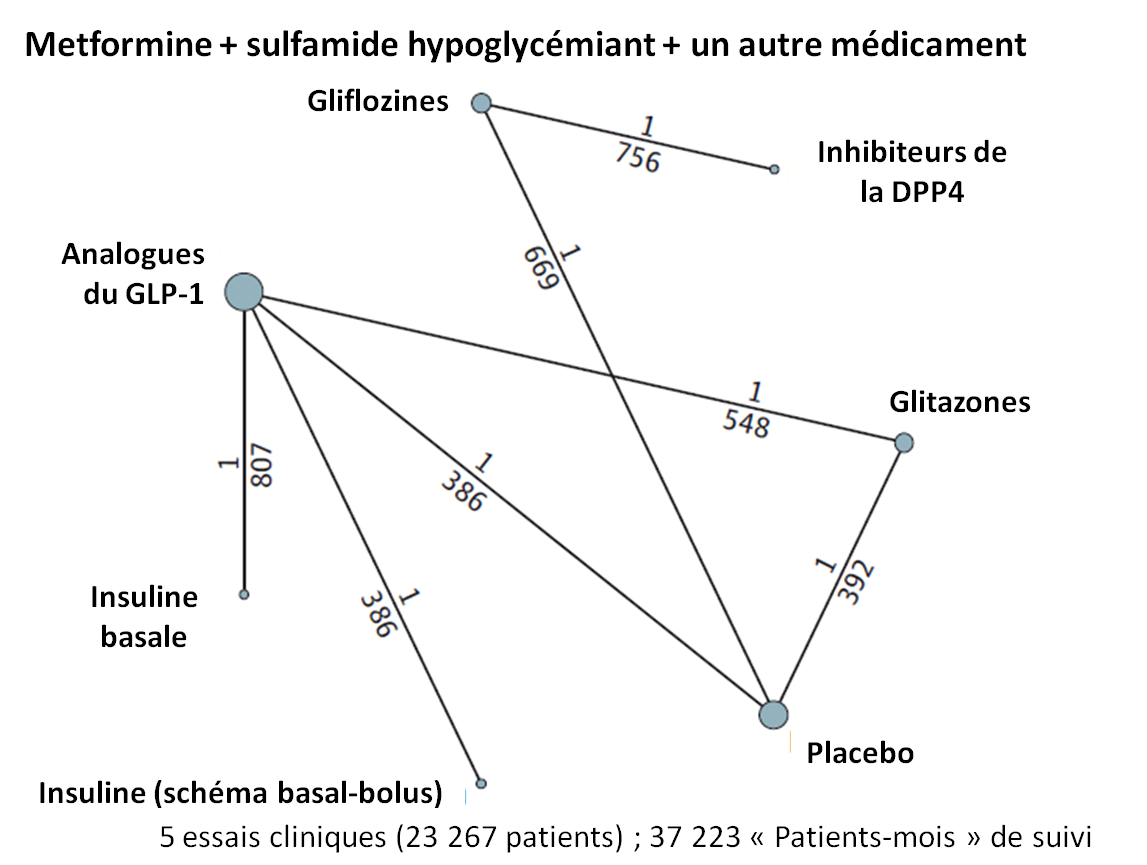
Un réseau a également été réalisé avec les caractéristiques des études analysant l'impact de l'ajout d'un troisième hypoglycémiant chez les patients déjà sous metformine + sulfamides hypoglycémiants (ce réseau est beaucoup moins structuré et équilibré que les deux qui précèdent, reflétant le peu d'études effectuées et leur faible poids) :
Critère principal (mortalité cardiovasculaire) : pas de différence significative en mono, bi et trithérapie
Les résultats sur le critère principal, dont les auteurs avouent qu'ils les ont surpris, mettent toutes les molécules sur le même pied :
- en monothérapie, les patients sous l'une ou l'autre des 7 molécules étudiées (pas de données pour l'insuline basale et les analogues du GLP-1) présentent une mortalité cardiovasculaire (et une mortalité toutes causes) comparables ;
- en bithérapie, quelle que soit la molécule ajoutée à la metformine (pas de données pour l'insuline basale et les analogues du GLP-1), la mortalité est également identique ;
- en trithérapie (metformine + sulfamide hypoglycémiant + une autre molécule), même résultat, pas de variation de la mortalité cardiovasculaire en fonction des molécules ajoutées.
Ils ne constatent donc aucune différence significative en ce qui concerne la mortalité cardiovasculaire observée, ni même la morbidité cardiovasculaire (critère secondaire), que les hypoglycémiants soient utilisés seuls ou en association.
Un faible nombre de décès rendant difficile les conclusions sur l'impact sur la mortalité cardiovasculaire
Mentionnons, à l'instar des auteurs, qu'un faible nombre de décès est survenu pendant les différents suivis (6 mois en moyenne, rappelons-le), ce qui pondère les résultats sur l'absence de différence d'impact sur la mortalité avec telle ou telle combinaison.
Les auteurs rappellent ausi que chez des patients à haut risque, l'étude EMPA-REG OUTCOME (Zinman, 2015, NEJM) comparant l'ajout de l'empagliflozine (gliflozine) au traitement existant par rapport à l'ajout d'un placebo était associée à une réduction de la mortalité cardiovasculaire (3,7 %, vs 5,9 %) et toutes causes (5,7 % vs 8,3%) dans le groupe "empagliflozine". Cet ajout d'une gliflozine était également associé à une réduction des hospitalisations pour insuffisance cardiaque (2,7 % vs 4,1 %).
Ils mentionnent également le très récent essai LEADER (Marso et coll. NEJM, 2016), qui compare l'ajout de liraglutide (analogue du GLP1) au traitement en cours par rapport à l'ajout d'un placebo. Cet essai montre aussi une réduction des décès cardiovasculaires (4,7 % vs 6,0 %, p = 0,007) et des décès toutes causes (8,2 % vs 9,6 %, p = 0,02) dans le groupe "liraglutide".
Mais il faut préciser que ces 2 essais cliniques n'ont pas évalué ces traitements (empagliflozine ou liraglutide) en monothérapie, ni avec un ajout de metformine systématique, alors que cette dernière a fait la preuve de son impact sur la mortalité. Il faudrait donc réaliser d'autres études pour affiner ces résultats avec de nouvelles molécules.
Critères secondaires : en monothérapie, petit avantage à la metformine
En matière d'abaissement de l'HbA1c (critère d'évaluation secondaire), la prise de metformine est associée à une baisse plus prononcée du taux qu'avec un sulfamide hypoglycémiant, une glitazone, un inhibiteur de la DPP4 ou'un inhibiteur des alphaglucosidases.
Les auteurs n'ont par contre pas constaté de différence chez les patients sous gliflozine, analogues du glucagon-like peptide-1 ou insuline et les patients sous metformine pour ce critère.
Côté hypoglycémie (autre critère secondaire), les plus grands pourvoyeurs restent l'insuline avec un OR (odds ratio) à 17,9 (IC95% 1,97 à 162) et les sulfamides hypoglycémiants avec un OR à 3,13 (IC95% 2,39 à 4,12). Comparés à la metformine, les autres hypoglycémiants sont associés à un risque hypoglycémique moindre : placebo bien sûr (OR à 0,58 [IC95% 0,40 à 0,83]), glitazones (OR à 0,67 [IC95% 0,50 à 0,88]) et inhibiteurs de la DPP4 (OR à 0,69 [IC95% 0,50 à 0,94]).
Concernant la prise de poids des patients (critère secondaire), les agonistes du GLP1 sont associés à un moindre poids corporel comparé à la metformine (SMD à -0,28 [IC95% -0,52 à -0,04]) ; alors que les sulfamides hypoglycémiants (SMD à 0,19 [IC95% 0,04 à 0,33]) et les glitazones (SMD à 0,24 [IC95% 0,04 à 0,43]) sont associés à une prise de poids.
Critères secondaires en bithérapie : des résultats proches
Concernant les critères secondaires, les auteurs ne notent pas de différence en terme de mortalité toutes causes, ni en terme d'effets secondaires graves, de survenue d'infarctus ou d'AVC, à l'exception d'une diminution de l'incidence des AVC avec l'association metformine + inhibiteurs de la DPP4 vs metformine + sulfamides hypoglycémiants (OR à 0,47 [IC95% 0,23 à 0,95]).
Toutes les associations diminuent à peu près similairement l'HbA1c.
Par ailleurs, l'association metformine + gliflozine est associée à un taux moins élevé d'échecs thérapeutiques que l'association metformine et sulfamide hypoglycémiant : OR à 0,68 (IC95% 0,48 à 0,96). Les autres associations à la metformine se montrent moins efficaces (inhibiteurs des alpha-glucosidases, inhibiteurs de la DPP4).
En revanche, l'association metformine + sulfamide hypoglycémiant reste la plus à risque d'hypoglycémie. A l'inverse, l'association metformine + gliflozine paraît la moins risquée en terme d'hypoglycémie.
De même, l'association metformine + sulfamide hypoglycémiant est la moins bien notée en matière de prise de poids, à l'inverse des bithérapies metformine + inihibiteur de la DPP4, gliflozine ou analogue du GLP1, qui sont associées à un poids significativement abaissé à la fin du suivi.
Devant ces résultats, les auteurs suggèrent de réévaluer la bithérapie de référence metformine + sufamide hypoglycémiant par d'autres études. Ils évoquent l'association metformine + gliflozine comme méritant une évaluation plus complète.
Trithérapie : peu de données rendant les résultats incertains
Aucune association de 2 molécules à la metformine ne se distingue d'une autre en ce qui concerne la mortalité cardiovasculaire. Mais les chiffres sont d'autant plus incertains dans ce chapitre que l'agrégation des données ne relève que 6 décès cardiovasculaires chez 3 267 patients pour 37 223 mois-patients seulement.
Les données des études compulsées (limitées, cf. réseau) montrent qu'à partir de l'option de base metformine + sulfamide hypoglycémiant, c'est l'ajout d'insuline basale qui se révèle le meilleur choix contre l'échec thérapeutique. Si l'évitement des hypoglycémies doit être privilégié, le choix d'un analogue du GLP1 semble meilleur. Pour limiter la prise de poids, ces données montrent uun intérêt de l'utilisation des gliflozines.
En conclusion : pas d'influence relevée sur la mortalité cardiovasculaire, mais des résultats secondaires intéressants pour le choix d'un hypoglycémiant
Cette vaste méta-analyse confirme tout d'abord la pertinence du choix de la metformine en première intention, comme recommandé à l'international et en France.
Elle montre aussi qu'en association, toutes les molécules paraissent efficaces pour réduire la glycémie lorsqu'elles sont associées à la metformine. Par contre, des différences existent entre les molécules en ce qui concerne la prise de poids, le risque d'hypoglycémie ou encore le risque d'échec. Les variations montrées dans cette analyse pourraient donc, selon les auteurs, aider les professionnels de santé àsélectionner les molécules en fonction des caractéristiques de chaque patient.
Enfin, cette méta-analyse soulève la nécessité de faire des études plus complètes sur des molécules ayant montré, versus placebo, un possible impact sur la mortalité.
En savoir plus :
L'étude objet de cet article :
Suetonia Palmer, Dimitris Mavridis, Antonio Nicolucci et coll. Comparison of Clinical Outcomes and Adverse Events Associated With Glucose-Lowering Drugs in Patients With Type 2 Diabetes.A Meta-analysis. JAMA. 2016;316(3):313-324. doi:10.1001/jama.2016.9400
Autres études citées :
Bennett WL, Maruthur NM, Singh S, et al.Comparative effectiveness and safety of medications for type 2 diabetes: an update including new drugs and 2-drug combinations. Ann Intern Med. 2011;154(9):602-613
Zinman B, Wanner C, Lachin JM, et al. EMPA-REG OUTCOME Investigators. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med. 2015;373(22):2117-2128.
Marso SP, Daniels GH, Brown-Frandsen K, et al; LEADER Steering Committee on behalf of the LEADER Trial Investigators. Liraglutide and cardiovascular outcomes in type 2 diabetes [published online June 13, 2016]. N Engl J Med. 2016. doi:10.1056/NEJMoa1603827.
Sur VIDAL.fr :
VIDAL Reco Diabète type 2 "Prise en charge initiale"
VIDAL Reco Diabète type 2 "Suivi au long cours"
Diabète de type 2 : trop abaisser la tension artérielle augmenterait le risque cardiovasculaire (mars 2016)
Complications et suivi du diabète : l'InVS réalise un bilan à partir des données de 3 millions de patients traités (novembre 2015)
Antihypertenseurs : une prise unique au coucher réduirait le risque de diabète de type 2 (octobre 2015)
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 8 minutes
8 minutes Ajouter un commentaire
Ajouter un commentaire






Les commentaires sont momentanément désactivés
La publication de commentaires est momentanément indisponible.