Papillomavirus humains (modélisation 3D, illustration).
L'ANSM (Agence nationale de sécurité du médicament et des produits de santé) publie les résultats d'une étude observationnelle longitudinale de type exposé (au vaccin anti-HPV) / non exposé, menée conjointement avec l'Assurance maladie.
Cette étude a été initiée en avril 2014, suite à un bilan des données de pharmacovigilance relatives au vaccin GARDASIL (Voir notre article du 11 avril 2014).
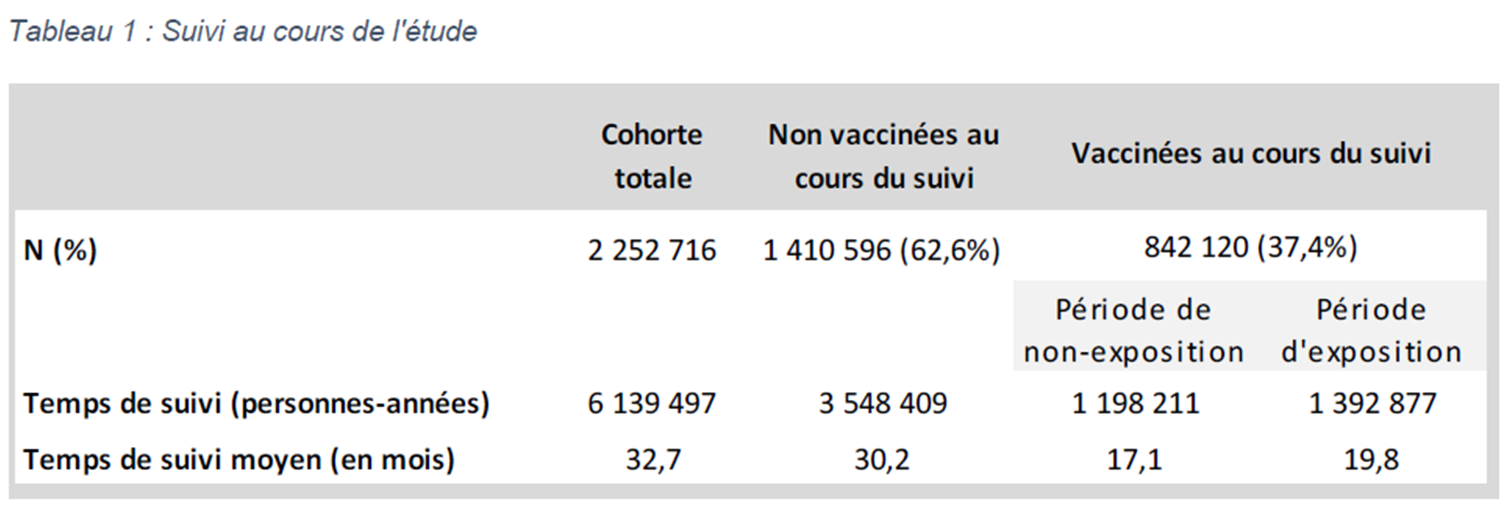
Les données de plus de 2 millions de jeunes filles analysées sur 20 à 25 mois en moyenne
Menée à partir des données l'Assurance maladie sur une cohorte de 2,2 millions de jeunes filles âgées de 13 à 16 ans entre janvier 2008 et décembre 2012, cette étude a permis de comparer une population d'adolescentes vaccinées (842 120) à une population d'adolescentes non vaccinées (1 410 596).
Le suivi moyen des non vaccinées était de 25 mois environ, et celui des vaccinées de 20 mois environ (période suivant la vaccination) :
Plus de 9 filles vaccinées sur 10 (93 %) ont reçu du GARDASIL. 64 % ont reçu les 3 doses du vaccin. L'âge moyen à la délivrance de la première dose de vaccin était de 15 ans.
Recherche d'association entre vaccination anti-HPV et survenue de 14 maladies ou groupes de maladies auto-immunes
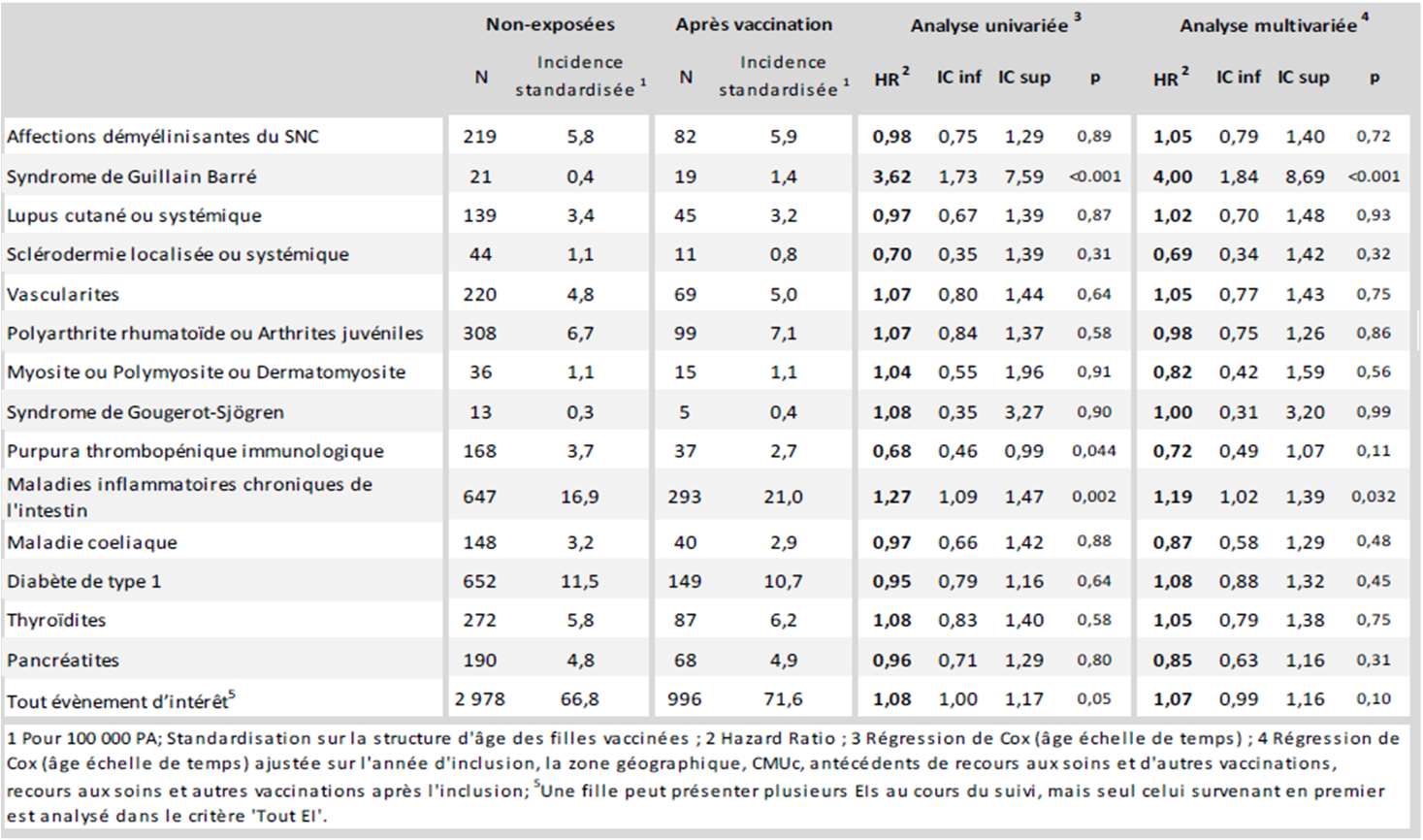
Quatorze types de pathologies ont été retenues pour cette analyse :
- Affections démyélinisantes du système nerveux central, incluant la sclérose en plaques, la névrite optique et l'encéphalite aïgue disséminée
- Syndrome de Guillain-Barré
- Lupus cutané et lupus systémique
- Sclérodermie localisée ou sclérodermie systémique
- Vascularites, incluant le purpura allergique, le syndrome de Behcet et la maladie de Kawasaki
- Polyarthrite rhumatoïde ou arthrites juvéniles
- Myosite ou polymyosite ou dermatomyosite
- Syndrome de Gougerot-Sjögren
- Purpura thrombopénique immunologique
- Maladies inflammatoires chroniques de l'intestin (MICI) : maladie de Crohn et rectocolite hémorragique
- Maladie coeliaque
- Diabète de type 1
- Thyroïdites, incluant la maladie de Basedow et la thyroïdite d'Hashimoto
- Pancréatites
Pas d'association significative entre la vaccination anti-HPV et ces 14 pathologies prises dans leur ensemble
En agrégeant tous les évènements survenus dans les populations vaccinée et non vaccinée, les auteurs constatent une incidence légèrement supérieure de survenue de ces évènements dans le groupe vacciné, mais cette différence n'est pas significative statistiquement (HR ajusté = 1,07 ; IC 95 % 0,99 - 1,16 ; p = 0,10) :
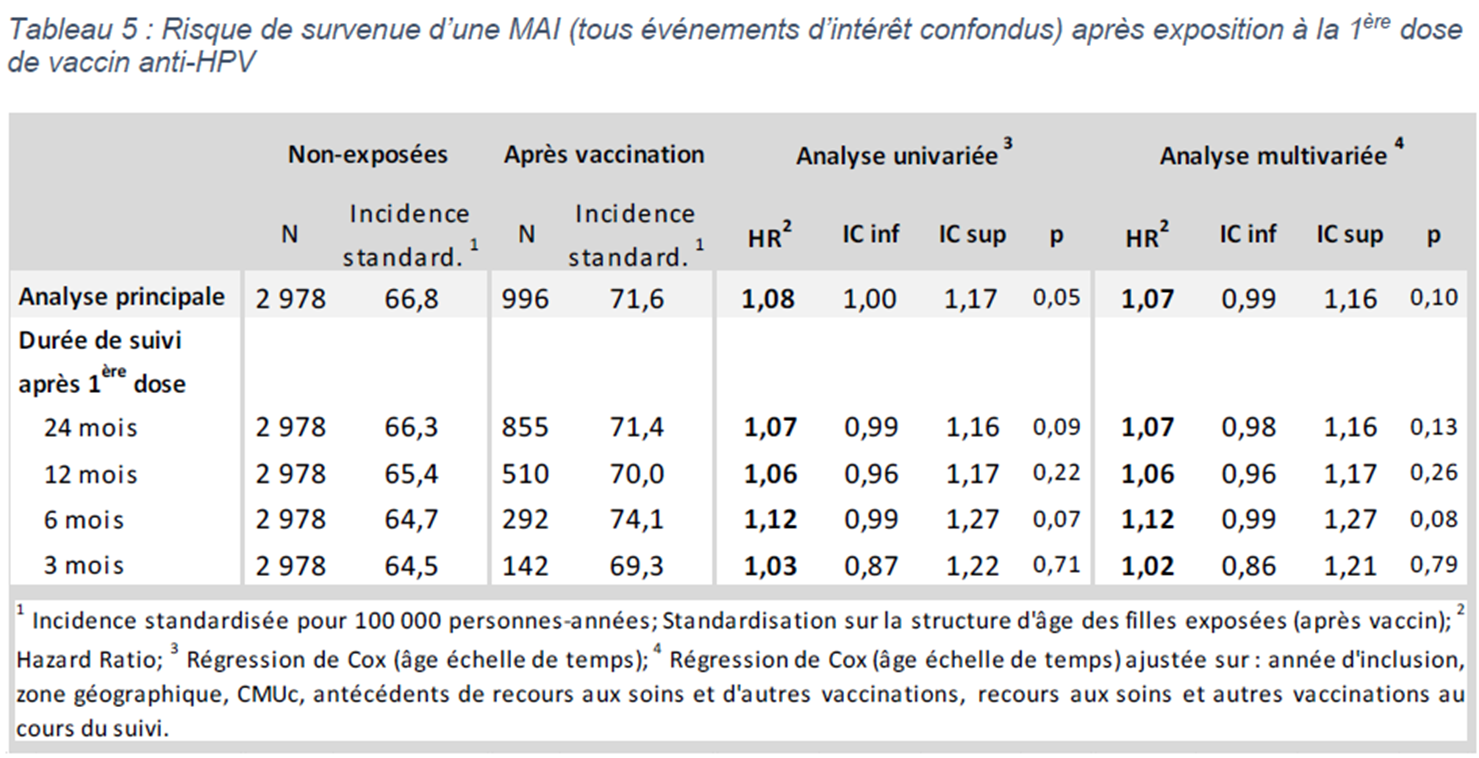
L'analyse pathologie par pathologie montre une absence de surrisque significatif pour 12 d'entre elles
Les auteurs ont procédé à un calcul des risques pour chaque pathologie ou groupe de pathologies. Pour 12 d'entre elles, l'incidence ne différait pas statistiquement entre les deux groupes.
En ce qui concerne la sclérose en plaques, régulièrement citée dans les médias comme possible effet indésirable de certains vaccins, dont les anti-HPV, l'incidence retrouvée par les auteurs est légèrement inférieure dans le groupe vacciné (3,6 / 100 000 personnes-années) par rapport au groupe non vacciné (4,1 / 100 000).
Un surrisque significatif mais "limité" de survenue d'un syndrome de Guillain-Barré
Dix-neuf cas de syndrome de Guillain-Barré (SGB) sont survenus chez les 800 000 filles vaccinées pendant le suivi, contre 21 cas retrouvés dans le groupe non vacciné (n = 1,4 million).
Cela équivaut à un risque de survenue de SGB significativement augmenté dans le groupe vacciné (1,4 / 100 000) par rapport au groupe non vacciné (0,4 / 100 000), soit un risque ajusté multiplié par 4 (HR ajusté : 4,0 ; IC 95 % : 1,84 - 8,69 ; p < 0,001). Ce risque était retrouvé quelque soit le vaccin utilisé.
Mais, comme le souligne l'ANSM, ce surrisque, connu et d'ailleurs mentionné dans le RCP (résumé des caractéristiques du produit) de GARDASIL, est "limité : de l'ordre d'1 ou 2 cas supplémentaires de SGB pour 100 000 jeunes filles vaccinées".
Les auteurs ont constaté que le délai médian de survenue des cas de SGB était de 4,6 mois après la dernière dose. Quinze des filles atteintes (78,9 %) avaient reçu au moins 2 doses, et 10 (56 %) les 3 doses. Le risque était inchangé en analysant la survenue des SGB en fonction des saisons.
Un surrisque faible, mais statistiquement significatif, de survenue d'une MICI, en particulier d'une maladie de Crohn
Une association faible, mais statistiquement significative a été mise en évidence entre la vaccination anti-HPV et la survenue d'une MICI (toutes confondues) au cours du suivi : HR ajusté : 1,19 (IC 95% : 1,02 - 1,39 ; p = 0,032).
L'analyse par maladie retrouve un surrisque pour les 2 MICI étudiées, mais seul celui de maladie de Crohn est significatif :
- Maladie de Crohn : 14,9 / 100 000 dans le groupe vacciné, vs 10,8 dans le groupe non vacciné (HR ajusté 1,36 ; IC 95 % 1,13 - 1,63 ; p < 0,001)
- Rectocolite hémorragique : 9,3 / 100 000 vs 8,1 (HR ajusté 1,18 ; IC 95 % 0,94 - 1,47 ; p = 0,15).
Mais selon les auteurs, "la très faible association statistique mise en évidence ne permet pas de conclure à un sur-risque pour cette pathologie [NDLR : MICI]. De plus, la littérature ne suggère pas que la vaccination (de manière générale) soit un facteur de risque maladies inflammatoires chroniques de l'intestin".
Tableau récapitulatif des résultats
Nous avons résumé ci-dessus les principaux résultats de cette étude. L'ANSM et la CNAM ont également publié dans leur rapport (page 7, plus lisible que ci-dessous) ce tableau récapitulatif des incidences et risques calculés en observant cette cohorte :
Des données "rassurantes" sur la tolérance des vaccins anti-HPV, à prendre en compte dans le conseil vaccinal
Au final, l'ANSM et l'Assurance maladie estiment que ces nouvelles données, qui rejoignent celles constatées dans d'autres pays (voir notre article de janvier 2015), sont rassurantes sur la tolérance de ces vaccins : "Les bénéfices attendus de cette vaccination en termes de santé publique restent bien plus importants que les risques auxquels elle peut exposer les jeunes filles".
A noter que l'ANSM parle de "bénéfices attendus", rappelant en creux que l'efficacité de ce vaccin est, à ce jour, supposée et non formellement démontrée : le cancer du col apparaît plusieurs décennies après la puberté, or ces vaccins n'ont été commercialisés que depuis quelques années (2006 pour GARDASIL, 2007 pour CERVARIX).
Certes, les premières études d'efficacité démontrent une séroconversion massive ainsi qu'une diminution des lésions précancéreuses chez les jeunes filles vaccinées (cf. infra et cet article sur les études utilisées par les autorités sanitaires pour évaluer l'utilité de ces vaccins), ce qui laisse supposer une efficacité protectrice, mais il faudra attendre 10 ou 20 ans pour constater une éventuelle diminution de la survenue de cancers du col et de la mortalité liée à ces cancers et donc confirmer cette efficacité.
Cette vaccination, comme d'autres traitements préventifs, vaccinaux ou non, est donc un pari dont il est important de souligner les espoirs (réduction du nombre de cancers du col de l'utérus, dont 1 000 femmes environ décèdent chaque année en France, avec un vaccin semblant bien toléré), mais aussi les incertitudes, liées tout simplement à l'histoire naturelle de cette maladie (délai entre l'infection par un HPV et l'apparition d'un cancer).
Vaccin ou non, il est important de faire un frottis tous les 3 ans entre 25 et 65 ans
Pour être complets sur ce sujet de la prévention du cancer du col, rappelons que la pratique, tous les 3 ans entre 25 et 65 ans, d'un frottis cervico-vaginal diminue nettement la mortalité liée à ce cancer. Selon l'Institut national contre le cancer (INCa), "90% des cancers du col de l'utérus pourraient être évités avec un frottis réalisé tous les 3 ans" (voir aussi Andrae B et coll., BMJ 2012, qui montrent une nette réduction de la mortalité des cancers du col dépistés par frottis par rapport à ceux diagnostiqués sur symptômes).
Les femmes vaccinées doivent aussi faire ce frottis : si ce vaccin s'avère aussi efficace que les premières études le laissent supposer, il ne le sera probablement pas à 100 % et, par ailleurs, il ne couvre pas toutes les souches d'HPV. Il ne faut donc pas s'estimer complètement protégé et faire ce frottis tous les 3 ans pour optimiser ses chances d'éviter un cancer du col.
Or pour le moment, en France, seulement 58 % des femmes de 25 à 65 ans font ce frottis régulièrement, s'inquiète l'INCa, qui souligne "le rôle déterminant des professionnels de santé dans la sensibilisation de leurs patientes à l'importance d'un frottis régulier de dépistage".
Pour mémoire
GARDASIL est un vaccin polyvalent qui protège contre les HPV de types 6, 11, 16 et 18. Il est indiqué à partir de 9 ans pour la prévention des :
- lésions génitales précancéreuses (du col de l'utérus, de la vulve et du vagin), lésions anales précancéreuses, du cancer du col de l'utérus et du cancer anal dues à certains types oncogènes de Papillomavirus Humains (HPV) ;
- verrues génitales (condylomes acuminés) dues à des types HPV spécifiques.
CERVARIX est un vaccin qui protège contre les HPV de types 16 et 18. Il est indiqué pour la prévention des lésions génitales précancéreuses (du col de l'utérus, de la vulve et du vagin) et du cancer du col de l'utérus dus à certains types oncogènes de Papillomavirus Humains (HPV) à partir de l'âge de 9 ans.
Les critères d'efficacité retenus dans les études cliniques sont l'infection par HPV 16 ou 18 et les CIN. L'AMM (autorisation de mise sur le marché) de CERVARIX repose également sur les données d'immunogénicité.
Ces deux vaccins sont recommandés par le Haut Conseil de la santé publique (HCSP) chez les jeunes filles entre les âges de 11 et 14 ans avec un rattrapage limité jusqu'à 19 ans révolus, et en complément des mesures de dépistage du cancer du col (dont le frottis cervico-utérin).
En prévention des lésions génitales précancéreuses CIN 2/3 (dysplasies de haut grade du col de l'utérus) ou des AIS (adénomes endo-cervicaux) associés aux HPV 16 ou 18, le suivi à environ 4 ans a confirmé (synthèse d'avis de la Commission de la Transparence, février 2012) :
- l'efficacité des deux vaccins pour déclencher une production d'anticorps dans la population des femmes non infectées : GARDASIL (93,3 % - 99,3 %) et CERVARIX (94,2 % - 100 %) ;
- leur efficacité moindre dans la population totale des femmes vaccinées, infectées ou non: GARDASIL (41,1 % - 60,7 %) et. CERVARIX (49,6 % - 69,5 %).
Les données complémentaires de suivi de GARDASIL à environ 4 ans ont confirmé son efficacité en prévention des lésions précancéreuses de la vulve et du vagin (63,8 % - 100 %) associées aux HPV 16 et 18 – et en prévention des verrues génitales (74,3 % - 88,8 %) associées aux HPV 6 et 11.
Pour aller plus loin :
Vaccination contre les infections à HPV et risque de maladies auto-immunes : une étude Cnamts/ANSM rassurante - Point d'information (13 septembre 2015)
Vaccins anti-HPV et risque de maladies auto-immunes : étude pharmaco-épidémiologique - Rapport final - Septembre 2015 (14 septembre 2015)
Dépistage du cancer du col de l'utérus : le frottis cervico-utérin, INCa, date de dernière mise à jour : 09/01/2015 (voir aussi cette page destinée au grand public)
Screening and cervical cancer cure: population based cohort study, Andrae B et coll., BMJ, mars 2012
Sur VIDAL.fr :
Vaccins contre certains papillomavirus humains : que disent les études utilisées par les autorités sanitaires ? (15 avril 2015)
Vaccination contre les infections à papillomavirus : le HCSP évoque la vaccination en milieu scolaire (11 septembre 2014)
GARDASIL : les données de pharmacovigilance "ne remettent pas en cause le rapport bénéfice/risque favorable" (ANSM) (11 avril 2014)
Pour aller plus loin
Consultez les monographies VIDAL
Consultez les VIDAL Recos
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 8 minutes
8 minutes 10 commentaires
10 commentaires 




Commentaires
Cliquez ici pour revenir à l'accueil.