
Moustique tigre ou Aedes albopictus.
Dans 18 départements du sud de la France métropolitaine répartis dans 6 régions (Provence-Alpes-Côte d'Azur, Corse, Languedoc-Roussillon, Rhône-Alpes, Aquitaine, Midi-Pyrénées), toutes les conditions sont actuellement réunies pour une transmission autochtone du virus du chikungunya (et dans une moindre mesure de la dengue) :
- un vecteur compétent, dont la période d'activité attendue s'étend du 1er mai au 31 novembre ;
- un grand nombre de voyageurs virémiques ;
- des conditions climatiques favorables à la reproduction des moustiques et à la réplication virale chez le moustique.
La surveillance entomologique en pratique
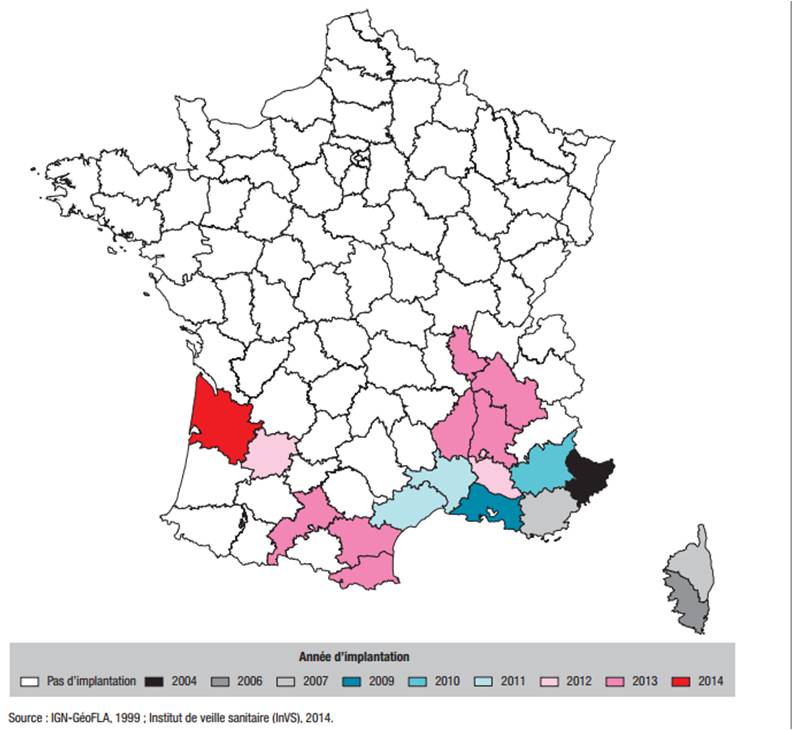
Un plan anti-dissémination du chikungunya a été mis en oeuvre depuis 2006 par le Ministère de la Santé française, suite à la mise en évidence de l'implantation d'Aedes albopictus dans le sud de la France (Figure 1).
Figure 1 : Départements et années d'implantation du vecteur Aedes albopictus en France métropolitaine, 2004-2014 (d'après [1])
Ce plan comporte :
- la surveillance entomologique par différents opérateurs publics de démoustication ;
- la mise en place de pièges pondoirs le long du littoral méditerranéen et à l'intérieur des terres sur le réseau autoroutier : ils sont vérifiés au moins une fois par mois pour la présence d'oeufs d'Aedes albopictus.
Modalités de surveillance et dispositifs de signalement
Les auteurs de cet article rappellent :
- la définition d'un cas suspect : une personne présentant une fièvre à 38,5 °C d'apparition brutale, accompagnée d'arthralgies invalidantes, en l'absence de tout autre point d'appel infectieux ;
- les examens à pratiquer pour confirmer les cas suspectés :
- Sérologie : IgM positives ou titre d'IgG multiplié par 4. Selon le rapport d'évaluation technologique de la HAS (janvier 2013), les IgM sont identifiées en moyenne à partir du 5e jour après l'apparition des signes cliniques. Les IgG se positivent entre le 7e et le 10e jour et atteignent un maximum vers J15.
- Détection du génome du virus par RT-PCR (transcription inverse et amplification génique par réaction de polymérisation en chaîne) : selon la HAS, cet examen est indiqué jusqu'à 7 jours après l'apparition des signes cliniques, associé à la sérologie à partir du 5e jour. Il est pris en charge par l'assurance maladie, s'il est accompagné des éléments cliniques requis par la nomenclature des actes de biologie médicale.
La prise d'aspirine est déconseillée à cause du risque d'hémorragies.
Les 3 composantes du système de surveillance sont :
- la déclaration obligatoire des cas confirmés par le laboratoire ;
- le renforcement du dispositif de surveillance saisonnière dans les départements colonisés par le vecteur avec la signalisation sans délai aux Agences régionales de santé (ARS) de tous les cas suspects importés,
- la transmission quotidienne à l'InVS par un réseau de laboratoires des résultats des diagnostics de chinkungunya.
Dès lors qu'un cas confirmé autochtone est signalé, il convient :
- de rechercher activement des cas dans l'entourage du patient : résidence et lieux visités pendant la phase virémique qui commence environ 5 jours après la piqûre et dure environ 7 jours ;
- de recommander au patient virémique de se protéger contre les piqûres de moustiques :
- port de vêtements longs et couvrants et protection des pieds et chevilles,
- imprégnation des vêtements avec des insecticides, pour une protection à long terme,
- application ou vaporisation de produits répulsifs adaptés sur toutes les parties découvertes du corps, visage compris (l'application doit être renouvelée fréquemment et au moins 30 minutes après les produits solaires),
- utilisation d'une moustiquaire imprégnée d'insecticides pour dormir la nuit,
- pour les femmes enceintes et les parents d'enfants et de nourrissons : outre les vêtements couvrants, utilisation de produits répulsifs adaptés à l'âge en respectant les précautions d'emploi, et protection des berceaux et poussettes par des moustiquaires (l'utilisation des répulsifs avant deux mois est déconseillée),
- dans l'habitat, utilisation d'insecticides en bombe ou de répulsifs domestiques comme les diffuseurs électriques et, à l'extérieur, de tortillons fumigènes. Les moustiques craignant les endroits frais, la climatisation diminue le risque de piqûre ;
- de dépister les cas suspects ;
- de mettre en oeuvre des mesures de lutte antivectorielle dans un périmètre de 150 mètres autour de la résidence du cas avec :
- destruction des gîtes larvaires,
- traitement adulticide ciblé ;
- d'informer le grand public sur les mesures de protection personnelles et la réduction des gîtes larvaires.
A ce jour, aucun cas de transmission autochtone n'a été confirmé pour l'année 2014 mais, 126 cas importés confirmés de chinkungunya ont été notifiés en France métropolitaine du 1er mai au 4 juillet 2014, nombre bien plus élevé que les années précédentes (2 à 6 cas par an de 2006 à 2013 dans les départements colonisés par Aedes albopictus).
"Le défi à relever est d'éviter l'instauration d'un cycle transmission autochtone du chikungunya en France métropolitaine" concluent les auteurs de la publication, ce d'autant que ce risque a été démontré par le passé : en 2010, 2 cas de chikungunya autochtone avaient été identifiés.
Pour aller plus loin
[1] Paty MC, Six C, Charlet F, Heuzé G, Cochet A, Wiegandt A, et al. Le nombre important de cas importés de chikungunya en France métropolitaine représente un défi pour la surveillance et l'intervention. Bull Epidémiol Hebd. 2014(23):404-8.
Formulaire de déclaration obligatoire des cas de chikungunya (Cerfa n° 12685 *02)
Guide relatif aux modalités de mise en œuvre du plan anti-dissémination du chikungunya et de la dengue en métropole. Mise à jour 2014. Ministère des Affaires sociales et de la Santé
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 4 minutes
4 minutes Ajouter un commentaire
Ajouter un commentaire






Commentaires
Cliquez ici pour revenir à l'accueil.