La mesure de la saturation en oxygène (SatO2) est déterminante pour apprécier l'hypoxie qui n'est pas toujours ressentie par le patient (illustration).
La majorité des patients atteints de COVID-19 ne nécessite pas d'hospitalisation et relève d'une prise en charge ambulatoire. Le suivi est assuré par les médecins de ville, en coordination avec d'autres professionnels de santé si nécessaire.
Dans ce contexte, la HAS (Haute autorité de santé) a élaboré 4 fiches pratiques à destination des médecins généralistes, dédiées à la prise en charge ambulatoire de la COVID-19 qu'il s'agisse :
- de l'identification et du dépistage des cas suspectés de COVID-19, soit face à un tableau clinique évocateur, soit en raison d'un contact avec un sujet contaminé ;
- ou de la prise en charge des cas confirmés de COVID-19.
Présentées sous la forme de cas concrets et agrémentés de pictogrammes pour aider les utilisateurs à se repérer, ces recommandations ont pour objectif de guider les médecins généralistes :
- pour le diagnostic clinique de COVID-19, en rappelant les éléments connus à prendre en compte (cf. Encadré 1) ;
- dans la démarche de recours aux tests, de leur interprétation et de la conduite à tenir en fonction des résultats.
Encadré 1 - Rappel des caractéristiques de l'infection par le SARS-CoV-2
|
Évaluation clinique : l'importance de la saturation en oxygène
L'évaluation clinique initiale et de suivi est à effectuer préférentiellement en présentiel.
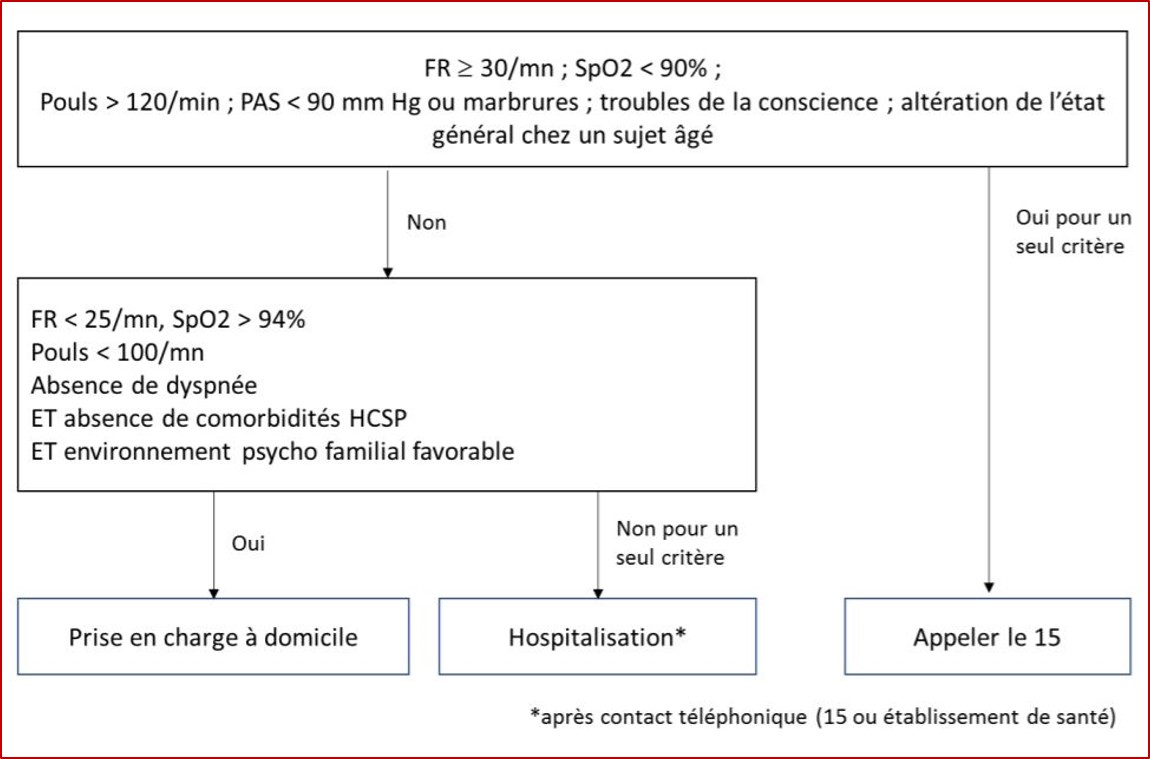
Lors de l'examen clinique, la mesure de la saturation en oxygène (SatO2) est déterminante car l'hypoxie n'est pas toujours ressentie par le patient et la question "Êtes-vous essoufflé ?" ne suffit pas. La décision de prise en charge, en ambulatoire ou à l'hôpital, dépend de la présence ou non de signes de gravité, dont la valeur de la SatO2 (cf. Figure 1).
Figure 1 - Signes d'alerte devant conduire à l'appel du SAMU-Centre 15 ou à l'hospitalisation
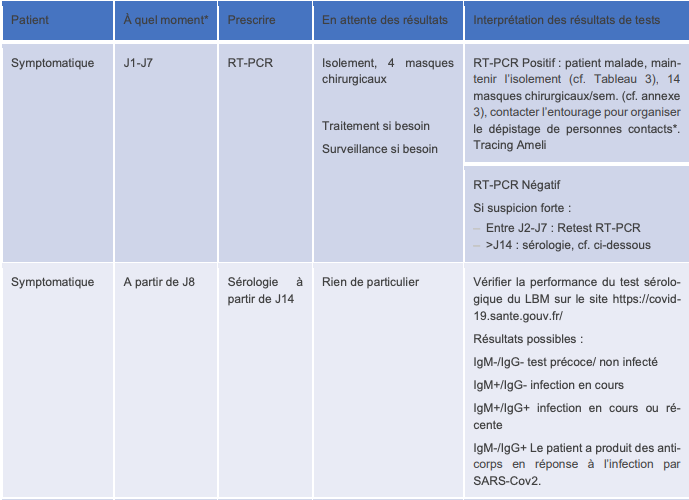
Fiche 1 : conduite à tenir en présence d'un patient symptomatique
Cette première fiche (page 6) propose une conduite à tenir face à un patient présentant ou ayant présenté des symptômes de COVID-19.
- test RT-PCR si la consultation intervient entre J1 et J7 à partir du début des symptômes ;
- test sérologique si la consultation intervient après 14 jours ;
- pas de test entre J8 et J14.
Tableau I - Récapitulatif de la prise en charge diagnostique de la COVID-19 chez un patient symptomatique (source : Réponses rapides HAS)
Dans l'attente des résultats :
- isolement du patient si les symptômes ont débuté depuis moins de 14 jours ;
- prescription de masques chirurgicaux, d'un traitement symptomatique et d'une surveillance si besoin ;
- recherche des cas contacts et dépistage pour limiter la propagation.
Les experts recommandent aux médecins d'inciter les patients à participer aux essais cliniques en soins de santé primaires.
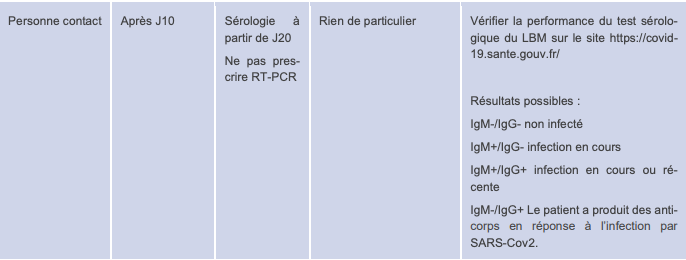
Fiche 2 : conduite à tenir chez le sujet contact asymptomatique
Cette seconde fiche (page 7) décrit la conduite à tenir face à un sujet sans symptômes, ayant été en contact avec un patient confirmé ou fortement suspecté.
Dans ce cas, le protocole proposé diffère peu du précédent (cf. Tableau II), en dehors du moment de réalisation des tests de dépistage :
- pour le test RT-PCR : entre J3 et J10 après la date d'exposition ;
- pour le test sérologique : à partir de J20.
Tableau II - Récapitulatif de la prise en charge diagnostique de la COVID-19 chez un patient contact asymptomatique (source : Réponses rapides HAS)


Fiches 3 et 4 : interprétation des résultats des tests
La troisième et la quatrième fiche (pages 8 et 9) décrivent respectivement les consignes d'interprétation des résultats du test RT-PCR sur un prélèvement nasopharyngé et du test sérologique, et la conduite à tenir qui en découle (cf. Tableau III) :
- en cas de RT-PCR
- positif : maintien de l'isolement, prescription de masques chirurgicaux, déclaration sur Contact-Covid, surveillance du patient (en particulier entre J6 et J12) ;
- négatif : prescrire un nouveau test RT-PCR (entre J2 et J7) ou un test sérologique (à partir de J14), et maintenir l'isolement et la prescription des masques si forte suspicion de COVID-19,
- en cas de test sérologique :
- positif (en laboratoire ou par kit) : vérifier que la technique et /ou le kit utilisé correspond à l'un des tests homologués par le Ministère. Cette information doit obligatoirement apparaître dans le compte-rendu de biologie médicale. Et expliquer le résultat au patient ;
- négatif : considérer les différents facteurs qui pourraient expliquer un faux négatif (qualité du test et/ou du kit utilisé, défaut de sensibilité du test, précocité de la prescription du test sérologique, remise en cause du diagnostic de COVID-19).
Tableau III - Interprétation des résultats des isotypes IgG et IgM (source : Réponses rapides HAS)


L'essentiel selon la HAS
Les modalités de prise en charge des patients suspectés de COVID-19 en ville sont synthétisées par la HAS en 7 réponses rapides présentées dans l'encadré 2 ci-dessous (HAS, 26 juin 2020).
Encadré 2 - Réponses rapides dans le cadre du COVID-19 Prise en charge de premier recours des patients suspectés de COVID-19 après la levée du confinement (validée par le Collège le 18 juin 2020)
|
Pour aller plus loin
Communiqué de presse : des fiches pour guider les médecins généralistes dans la prise en charge des patients suspectés de COVID-19 (HAS, 26 juin 2020)
Fiches - Réponses rapides dans le cadre du COVID-19 : Prise en charge de premier recours des patients suspectés de COVID-19 après la levée du confinement (HAS, 18 juin 2020)
Réponses rapides - Prise en charge de premier recours des patients suspectés de COVID-19 après la levée du confinement (HAS, 26 juin 2020)
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 6 minutes
6 minutes Ajouter un commentaire
Ajouter un commentaire






Les commentaires sont momentanément désactivés
La publication de commentaires est momentanément indisponible.