Prélèvement d'une goutte de sang chez un patient diabétique pour l'autosurveillance glycémique (illustration).
Utilité de l'autosurveillance en l'absence d'insulinothérapie ? Des résultats contradictoires
Les études ayant tenté d'évaluer l'impact de l'autosurveillance de la glycémie chez les patients diabétiques de type 2 et non traités par de l'insuline ont, jusqu'à présent, donné des résultats contradictoires : meilleur contrôle glycémique pour les unes, absence de bénéfice pour les autres.
Améliorer la "littératie en santé" semble être utile
La "littératie en santé", terme québécois sans véritable équivalent en France, est définie comme "la capacité de trouver, de comprendre, d'évaluer et de communiquer l'information de manière à promouvoir, à maintenir et à améliorer sa santé dans divers milieux au cours de sa vie".
Cette littéracie n'est que partiellement reliée au niveau d'éducation "car elle comprend d'autres compétences complexes, comme s'adapter à l'évolution constante de l'information sur les nouvelles maladies et les menaces à la santé, l'identification et la correction des renseignements contradictoires provenant de diverses sources et la communication avec les médecins, les amis et la famille à propos des diagnostics et des options de traitement".
Selon l'Agence de santé publique du Canada, "les régions sociosanitaires ayant des taux de littératie en santé plus hauts que la moyenne ont aussi un taux de diabète plus faible".
L'autosurveillance "augmentée", c'est-à-dire accompagnée d'une amélioration de cette littératie du patient par une formation à la juste interprétation des résultats, pourrait donc peut-être avoir un impact positif sur le contrôle glycémique.
Néanmoins les améliorations retrouvées dans 2 études suggérant une utilité de l'engagement du médecin et du patient pour interpréter les résultats et réagir en fonction de ces derniers, ne sont pas significatives statistiquement. D'où l'intérêt des auteurs à réaliser l'étude résumée ci-dessous pour confirmer ou infirmer ces résultats non significatifs, en sus de vérifier l'impact d'une autosurveillance glycémique "simple".
15 centres de soins primaires, 450 patients, 6 ans de diabète de type 2 en moyenne, le plus souvent sous metformine
Le Pr Katrina Donahue et ses neuf collaborateurs de l'université de Caroline du Nord à Chapel Hill ont donc recruté 450 personnes diabétiques de type 2 dans 15 centres de soins primaires.
Ces patients avaient en moyenne 61 ans (31 – 89) et avaient été diagnostiqués depuis 6 ans, en moyenne, diabétiques de type 2. Ils présentaient un BMI à 33 en moyenne (obésité modérée) et devaient avoir présenté une HbA1c entre 6,5 et 9,5 durant les 6 mois précédant l'étude.
Metformine, sulfamides hypoglycémiants, gliptines… et autosurveillance fréquente
80 % des 450 patients prenaient de la metformine, 35 % étaient traités par des sulfamides hypoglycémiants. D'autres médicaments indiqués en cas de diabète type 2 étaient pris nettement moins fréquemment : inhibiteurs de la dipeptidylpeptidase 4 (DPP4), également appelés gliptines (8,9 %), glitazones (4,7 %), analogues du glucagon-like peptide 1 (GLP 1), également appelés incrétinomimétiques (3,8 % des patients).
75 % des 450 patients autosurveillaient leur glycémie au moment de la préparation de l'étude, et 92 % l'avaient déjà fait, "en raison des préconisations liées à d'autres études et aux préconisations de sociétés savantes".
Une "littératie en santé" faible chez plus d'un patient sur deux
Le "Newest Vital Sign" (NVS), test élaboré par Pfizer (capacité à comprendre les enseignements santé d'un étiquetage nutritionnel d'une glace à la vanille), a été utilisé par les auteurs pour évaluer la littératie en santé des 450 patients.
Les résultats montrent que 38 % avaient une faible littératie en santé (score < 4 au NVS).
Trois groupes : pas d'autosurveillance, autosurveillance simple, autosurveillance avec messages de soutien automatisés délivrés par le glucomètre
Les auteurs ont répartis ces 450 patients en 3 groupes :
- un groupe sans autosurveillance quotidienne (n = 152) ;
- un groupe avec autosurveillance quotidienne (n = 150), vérifiée par le téléchargement des données du glucomètre ;
- un groupe avec autosurveillance quotidienne + délivrance de conseils adaptés par le glucomètre (n = 148).
Les conseils délivrés aux membres du troisième groupe par le glucomètre l'ont été afin de les "éduquer et de les motiver". Il s'agissait de conseils automatiquement corrélés à la glycémie du jour, au moment où elle avait été effectuée, etc. Par exemple :
- En cas de glycémie normale : "Vous avez un résultat conforme à vos objectifs. N'oubliez pas de vérifier votre glycémie demain matin". "Continuez à faire aussi bien". "Exceptionnel !". "Continuez à vérifier chaque matin avant le petit déjeuner !"
- En cas de glycémies légèrement élevées : "Prêtez attention à votre alimentation et votre activité physique, et peut-être que cela vous aidera à repérer les raisons pour lesquelles votre taux de sucre dans le sang est élevé". "Ce nombre est un peu au-dessus de votre objectif. N'oubliez pas de vérifier demain matin avant de manger".
- En cas de valeurs de glycémie très élevées : "Veuillez contacter votre médecin pour discuter des moyens d'abaisser votre taux de sucre dans le sang jusqu'à une valeur normale". "Veuillez prendre rendez-vous avec votre médecin. Vos glycémies ont été trop élevées ces derniers temps. Votre objectif avant le petit déjeuner est de 0,7 à 1,3 g/L".
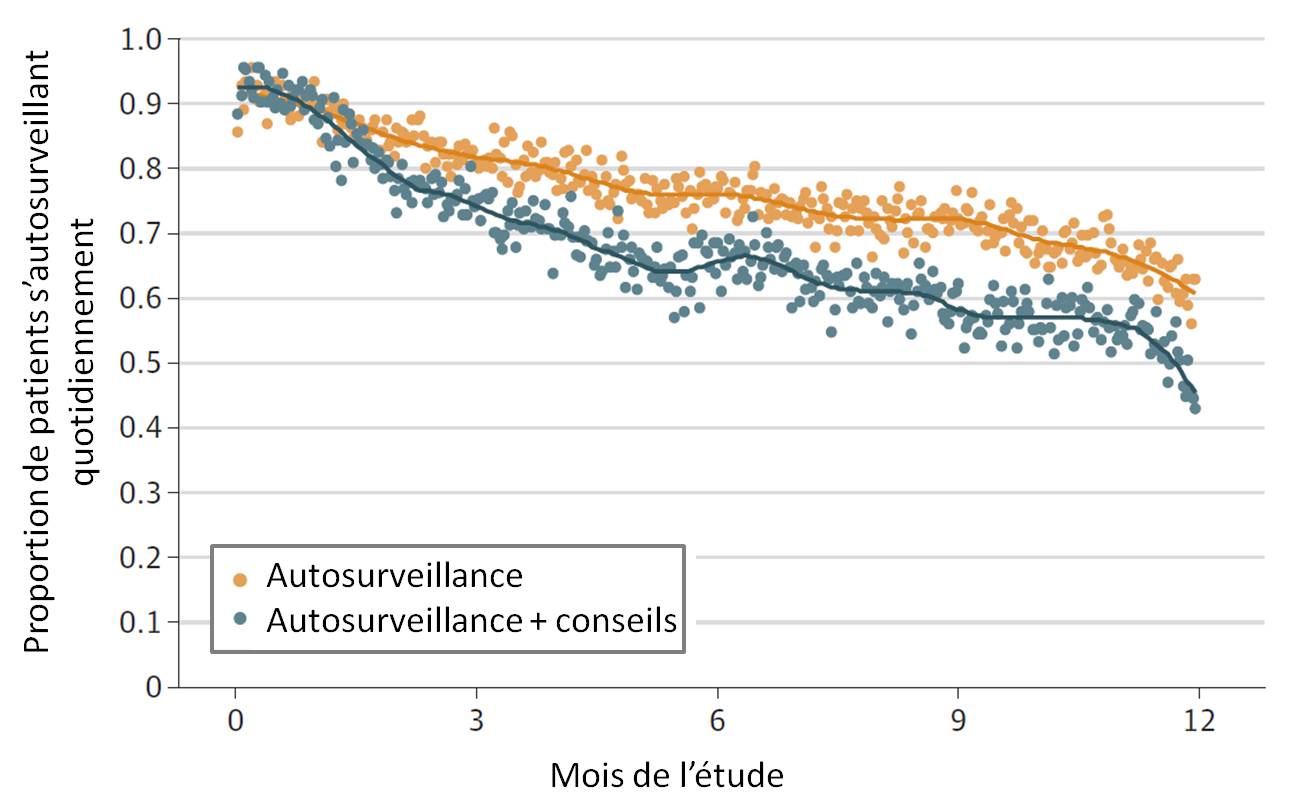
Une observance estimée comme satisfaisante dans les deux groupes "autosurveillance
Les auteurs ont constaté, en analysant les données des glucomètres, que l'autosurveillance était pratiquée par plus de 90 % (0,9) des patients au début de l'étude. A 1 an, plus de la moitié des patients pratiquaient encore chaque jour une automesure, pourcentage un peu plus faible dans le groupe "avec conseils" :
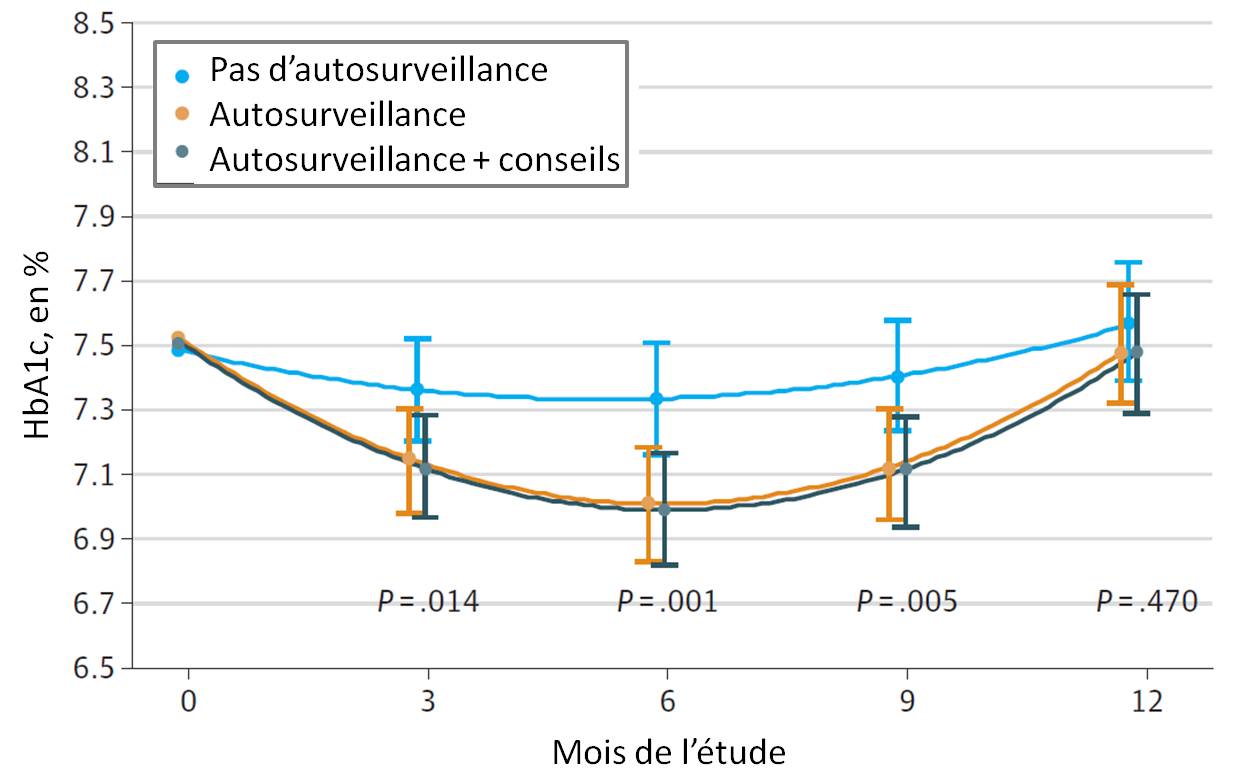
Résultats : une amélioration initiale dans les groupes "autosurveillance", mais pas d'amélioration significative à 1 an du taux d'HbA1c dans les deux groupes "autosurveillance"
La mesure du taux d'HbA1c au début et à la fin (52 semaines plus tard) de l'étude était le critère d'efficacité du contrôle de la glycémie et un des deux critères principaux de cette étude.
Les résultats montrent une réduction significative dans les 9 premiers mois dans les groupes "autosurveillance" par rapport au groupe contrôle. Par contre, à 1 an, l'HbA1c moyenne diminue de 0,07 % seulement dans le groupe "autosurveillance seule" (IC 95 % - 0,26 à + 0,12), tandis que le groupe contrôle (sans autosurveillance) présentait une réduction moyenne de 0,05 % (IC 95 % - 0,27 à + 0,17).
A un an également, le groupe "autosurveillance + conseils" présentait une baisse de l'HbA1c de 0,09 %, donc légèrement plus forte (IC 95 % - 0,31 à + 0,14), mais sans différence significative par rapport au groupe contrôle :
Pas d'amélioration de la qualité de vie, mesurée par le questionnaire SF-36
Les auteurs ont utilisé le questionnaire SF-36, qui comporte des questions sur les habitudes de la vie au quotidien et sur le moral, pour évaluer la qualité de vie des patients de l'étude (co-critère principal de l'étude, avec le niveau d'HbA1c).
Là aussi, les résultats montrent une absence d'impact significatif de l'autosurveillance diabétique, avec seulement 0,05 point de différence entre les groupes pour la partie "physique" du questionnaire, et 0,19 pour la partie "mentale".
Evénements indésirables, recours aux soins, passage à l'insuline : pas de différence non plus
Les auteurs n'ont pas constaté de différence entre les groupes en termes d'effets indésirables, incluant le nombre d'épisodes d'hypoglycémies.
Ils n'ont pas constaté non plus de différence entre les trois groupes sur le recours au corps médical et sur le passage à l'insuline.
Plusieurs situations particulières n'ont pas été étudiées et pourraient nécessiter une autosurveillance
Cette étude, par manque de "puissance" statistique, n'a pas permis de mettre en évidence une efficacité de l'autosurveillance dans certaines situations cliniques, telles que l'initiation d'un nouveau traitement médicamenteux ou en cas de changements de doses.
Ces situations particulières correspondent d'ailleurs à plusieurs des situations décrites par la HAS dans ses recommandations sur l'autosurveillance (cf. encadré infra).
La disparition de la significativité à 1 an est-elle liée à la baisse de l'observance de l'autosurveillance ?
Comme nous l'avons vu, à 1 an environ 25 % des patients ne s'autosurveillaient plus (lassitude, oubli, etc.), ce qui explique peut-être la perte de significativité de la baisse de l'HbA1c.
Ces résultats sont donc difficiles à interpréter, même si dans la "vraie vie", il est probable que cette observance est également difficile à maintenir, ce qui compromet l'éventuelle efficacité de l'autosurveillance sur le moyen et long terme. Les auteurs rappellent d'ailleurs qu'ils ne sont pas intervenus directement auprès des patients, et donc que les conditions de leur étude se rapprochent, justement, de la "vraie vie".
Notons aussi que la puissance de cette étude n'était pas suffisante pour tirer de conclusions en fonction des médicaments pris, d'éventuelles pathologies associées, du taux de base de glycémie, etc.
En conclusion : doute sur l'utilité de l'autosurveillance prolongée, "routinière", des patients diabétiques de type 2 sans insulinothérapie
Les auteurs soulignent que deux écoles existent actuellement en cas de diabète de type 2 sans insuline : des médecins recommandent systématiquement l'autosurveillance, d'autres recommandent systématiquement de ne pas la faire.
Pour les auteurs, leurs résultats montrent, malgré les biais et limites évoqués ci-dessus, qu'une autosurveillance à 1 an n'améliore pas statistiquement le contrôle de la glycémie et la qualité de vie. Ce ne devrait donc pas être une procédure routinière, mais une mesure à mettre en œuvre dans certains cas particuliers.
Pour en revenir à la littéracie en santé, si ces conseils automatisés n'ont pas montré d'effet significatif à 1 an, rappelons que d'autres leviers d'amélioration de cette littératie existent : connaissance des équivalences glucidiques, conscience de l'importance d'une activité physique, de bilans réguliers à la recherche de possibles complications, connaissance de l'utilité des médicaments prescrits, de leurs éventuels événements indésirables, etc.
| Autosurveillance du diabétique de type 2 sans insuline : que dit la HAS ? La Haute Autorité de Santé a publié, en avril 2011, une fiche "bon usage des technologies de santé" sur l'autosurveillance glycémique dans le diabète de type 2. La HAS préconise une "utilisation très ciblée", "ni systématique ni passive", au diapason des auteurs de l'étude publiée dans le JAMA. Voici les situations dans lesquelles la HAS estime en revanche que l'autosurveillance glycémique est utile :
Dans les deux derniers cas, cette autosurveillance doit être utilisée "comme outil d'éducation du patient, pour démontrer les effets de l'activité physique, de l'alimentation et du traitement médicamenteux". |
En savoir plus :
Glucose Self-monitoring in Non–Insulin-Treated Patients With Type 2 Diabetes in Primary Care Settings - A Randomized Trial, Katrina Donahue et coll., JAMA Internal Medicine, 10 juin 2017
Littératie en santé, Agence de la santé publique du Canada, avril 2014
Le diabète au Canada : Perspective de santé publique sur les faits et chiffres - Chapitre 4 – Réduire le risque de diabète de type 2 et de ses complications, Agence de la santé publique du Canada, décembre 2011
L'autosurveillance glycémique dans le diabète de type 2 : une utilisation très ciblée, Haute Autorité de Santé, avril 2011
Sur VIDAL.fr :
VIDAL Reco Diabète de type 2 : prise en charge initiale
VIDAL Reco Diabète de type 2 : suivi au long cours
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 8 minutes
8 minutes Ajouter un commentaire
Ajouter un commentaire




Commentaires
Cliquez ici pour revenir à l'accueil.