
L'eczéma est relativement fréquent chez les enfants, en particulier au niveau des plis (illustration).
Eczéma surinfecté et antibiotiques : peu d'études cliniques jusqu'ici
En cas de lésions cutanées, la surinfection est 20 fois plus fréquente si la cause est un eczéma (Totté et coll., 2016).
Faut-il alors prescrire un antibiotique, cutané ou oral, en accompagnement des traitements spécifiques ?
L'antibiothérapie contre les surinfections bactériennes de l'eczéma de l'enfant est peu documentée. En 2010, une revue Cochrane de la littérature constate ainsi une absence de données en faveur d'une utilité, mais souligne aussi la pauvreté des résultats cliniques existants et appelle donc à la réalisation d'études rigoureuses pour que le corps médical soit fixé sur l'utilité, ou non, de cette pratique.
En ce sens, Nick Francis, Matthew Ridd, Emma Thomas-Jones et leur équipe britannique ont donc réalisé l'étude Children with Eczema Antibiotic Management study (CREAM), parue dans les Annals of Family Medicine (mars-avril 2017).
Etude randomisée en simple aveugle et "double placebo" auprès de 113 enfants
Cette équipe britannique a donc monté une étude randomisée en simple aveugle et en double-placebo ("double-dummy") en incluant 113 enfants de 3 mois à 7 ans, vus en consultation de médecine générale, dont l'eczéma était surinfecté.
Les 3 prises en charge aléatoire étaient :
- un traitement oral placebo et topique placebo,
- un traitement oral par flucloxacilline [NDLR : pénicilline vendue au Royaume Uni mais pas en France] et topique placebo,
- un traitement oral placebo et topique par acide fusidique.
Tous les enfants pouvaient utiliser des émollients et dermocorticoïdes à la demande.
Des eczémas surinfectés comparables dans les 3 groupes
A l'inclusion, un staphylocoque doré a été retrouvé sur les prélèvements de 70 % des enfants qui présentaient quasiment tous (> 90 %) un eczéma d'allure surinfectée.
Les cliniciens de 94 établissements (90 cliniques, 4 hôpitaux) devaient sélectionner des enfants présdentant un eczéma qu'il soupçonnait surinfecté (résistance au traitement par émollients et dermocorticoïde faibles, augmentation de la surface concernée, croûtes, pleurs).
L'allocation thérapeutique était randomisée par la pharmacie de délivrance, avec un échange de flucloxacilline en érythromycine en cas d'allergie aux pénicillines. La posologie antibiotique orale était administrée en 4 doses journalières pour une durée de 7 jours.
Evaluation par score symptomatiques et prélèvements
L'évaluation s'est faite par questionnaire parental avec note quotidienne des signes locaux et généraux et des consultations durant 4 semaines.
Elle a été complétée par des visites infirmières, une première de J0 à J3, puis une seconde à S2 et une troisième à S4 par le score Patient Oriented Eczema Measure (POEM).
Lors de la première visite, qui a concerné 100 enfants :
- 30 % présentaient des croûtes
- 10,1 % pleuraient
- 6,8 % avaient des pustules
- 53 % des lésions érythémateuses (modérées à sévères).
Le second critère d'évaluation était l'Eczema Area and Severity Index (EASI) et des indices de qualité de vie selon l'âge de l'enfant : IDQoL et CDLQI, DFI et ADQoL.
Les prélèvements cutanés locaux de l'eczéma, de la gorge et des narines ont été fait à l'inclusion puis à S2 par les infirmières, ainsi qu'à 3 mois par les parents.
Résultats : pas d'influence de l'antibiothérapie sur les symptômes (score POEM)
Les 113 enfants ont donc été répartis dans les 3 groupes. La plupart des symptômes ont décru au bout d'une semaine.
A deux semaines (S2), aucune différence du score POEM n'apparaît dans les deux groupes sous antibiothérapie orale ou locale, par rapport au groupe contrôle dont la prescription restait limitée aux émollients et corticostéroïdes.
Le score POEM n'avait pas non plus significativement varié au bout de 4 semaines (ni à 3 mois) :
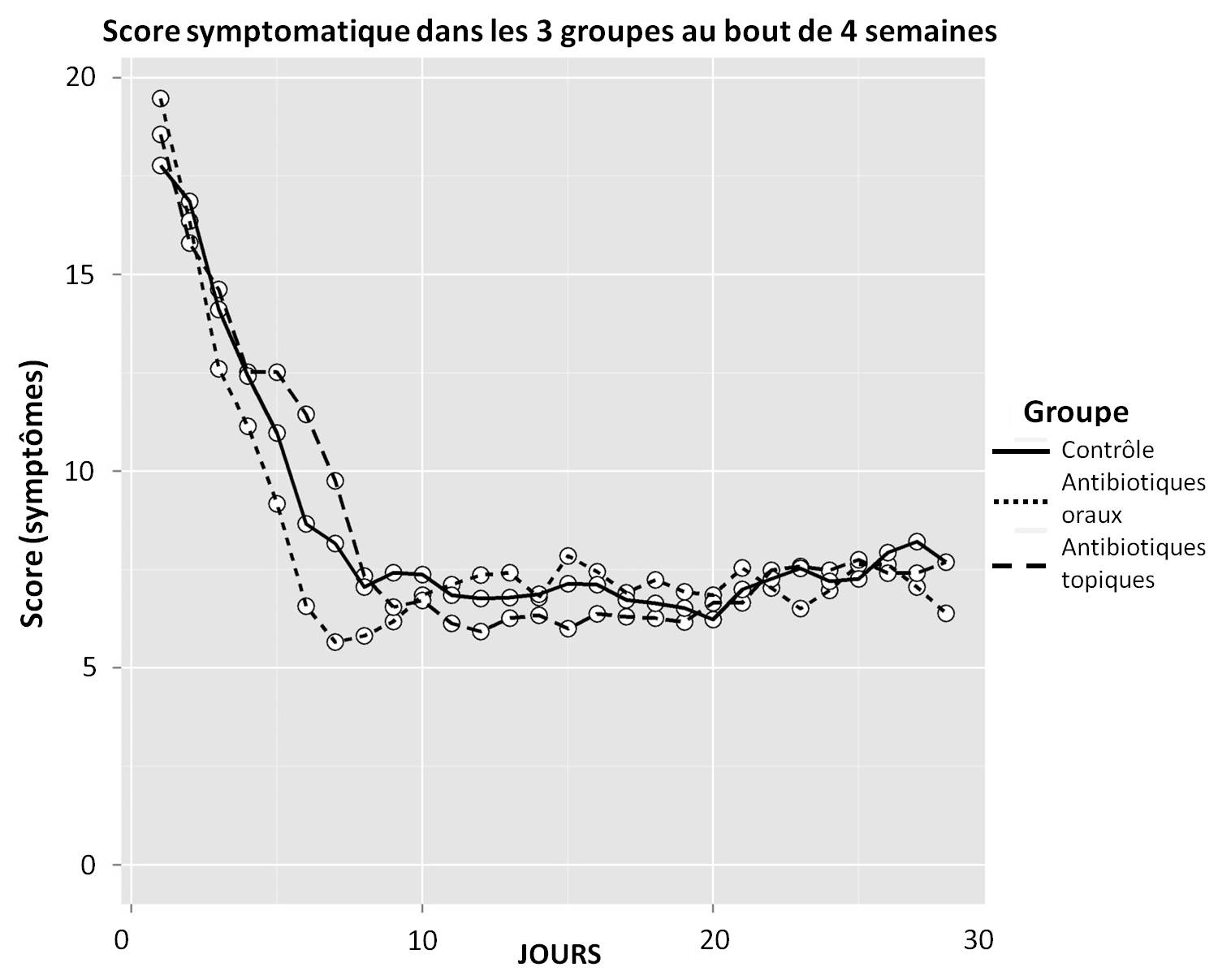
Prélèvements : pas de différence non plus en termes de présence du staphylocoque dorée sur la peau, par contre sa résistance s'est accrue transitoirement dans le groupe "topique"
La présence du staphylocoque doré, recherchée par prélèvements cutanés chez 70 % des enfants de l'étude, s'est réduite à 44 % (S2) puis 36 % à 3 mois sans différence significative non plus dans les trois groupes.
En revanche la résistance des souches de staphylocoque doré à l'acide fucidique s'est accrue au fil du temps : de 27 % à l'inclusion, elle est passée à 31 % à S2 (deux groupes antibiotiques confondus) et à 71 % dans le groupe "topique" seul.
Néanmoins cette antibiorésistance est réversible, puisqu'à 3 mois elle est redescendue à 15 % (deux groupes antibiotiques), et 25 % dans le groupe "topique" seul.
Par ailleurs les effets secondaires, tous non sévères, ont comporté des éruptions cutanées (17,5 %), des diarrhées (15,5 %) et des vomissements (12,4 %) sans différence significative entre les différents bras.
Avantages et limites de la méthode retenue pour cette étude
Le score POEM augmente avec la sévérité des signes cliniques, le seuil significatif étant fixé à 3. Or les auteurs ont noté que les valeurs de leur étude sont plus élevées que celles rapportées dans la littérature, majorant de fait la réduction des signes cliniques. De plus, un peu moins d'un tiers des enfants ayant peu de signes au score POEM, il est possible que la poussée eczémateuse n'ait pas été vraiment une surinfection ; mais comme le tableau a été considéré comme tel par les prescripteurs, les auteurs estiment que les conclusions de l'étude restent utiles en pratique quotidienne. Cela justifie cependant que d'autres études définissent plus justement les poussées surinfectées d'eczéma.
Par ailleurs seuls 113 enfants ont été inclus dans 94 établissements, ce qui est en dessous du nombre espéré, admettent Nick Francis et ses collaborateurs ; cela limite donc la portée des résultats sur le plan statistique.
Mais les auteurs font remarquer que l'intervalle de confiance effectif est étroit : l'antibiothérapie n'apporterait donc pas de bénéfice clinique notable, résultat confirmé par les analyses secondaires.
En conclusion : Pas besoin d'antibiotiques en cas d'eczéma surinfecté de l'enfant
Les auteurs estiment qu'au vu de leurs données, et en dépit des biais relevé ci-dessus, l'utilité des antibiotiques topiques ou oraux en cas d'eczéma paraissant surinfecté et moyennement sévère n'est pas démontrée.
Par contre, l'usage régulier d'émollients et de dermocorticoïdes a montré son efficacité dans cette étude (comme dans d'autres). Cette prescription devrait donc, selon eux, être prioritaire devant un eczéma surinfecté de l'enfant.
Sophie Duméry et Jean-Philippe Rivière
En savoir plus
L'étude objet de cet article
Nick Francis, Matthew Ridd, Emma Thomas-Jones et al. Oral and Topical Antibiotics for Clinically Infected Eczema in Children: A Pragmatic Randomized Controlled Trial in Ambulatory Care. Ann Fam Med 2017;15:124-130.
Prévalence des infections à staphylocoques en cas de lesions cutanée liée à l'eczéma
Totté JE, van der Feltz WT, Hennekam M et al. Prevalence and odds of Staphylococcus aureus carriage in atopic dermatitis: a systematic review and metaanalysis. Br J Dermatol. 2016; 175(4): 687-695.
La revue Cochrane de 2010
Bath-Hextall FJ, Birnie AJ, Ravenscroft JC, Williams HC. Interventions to reduce Staphylococcus aureus in the management of atopic eczema: an updated Cochrane review. Br J Dermatol. 2010; 163(1):12-26.
Sur VIDAL.fr :
VIDAL Reco "Dermatite atopique de l'enfant"
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 5 minutes
5 minutes 3 commentaires
3 commentaires 


Commentaires
Cliquez ici pour revenir à l'accueil.