
En cas d'HTA, la mesure régulière de la tension en consultation et à domicile est recommandée (illustration).
L'hypertension artérielle touche 1 Français sur 6
L'HTA, un des principaux facteurs de risque vasculaire (augmentation du risque d'infarctus, AVC, insuffisance cardiaque, insuffisance rénale chronique, etc.), reste la première maladie chronique dans le monde. Elle concerne 11 millions de personnes en France.
L'HTA est définie de manière consensuelle comme une pression artérielle (PA) > ou égale à 140/90 mmHg qui persiste dans le temps. La mesure de la PA fait partie de l'examen clinique du médecin généraliste, mais elle peut aussi être évaluée par les médecins spécialistes, les médecins de santé au travail, les pharmaciens d'officine et les infirmiers.
Diagnostic et mesures : conseils et erreurs à éviter
Pour mémoire, la PA variant beaucoup en fonction des circonstances, la Société Française d'Hypertension Artérielle (SHTA) recommande (2) de la mesurer de façon répétée à l'aide d'un tensiomètre (également appelé sphygmomanomètre) en consultation et d'appareils électroniques de prise de tension à domicile, avec un brassard de préférence. Cette méthode permet de déjouer l'effet blouse blanche ou l'hypertension masquée.
Afin d'obtenir une mesure valable, il est donc nécessaire :
- D'observer plusieurs minutes de repos, sans parler.
- De mesurer à 2 reprises, dont la première fois aux deux bras.
En plus des mesures au cabinet, la HAS rappelle (1) que l'automesure tensionnelle (AMT) ou la Mesure Ambulatoire de la PA (MAPA) permettent de confirmer l'HTA avant de débuter un traitement (sauf bien sur en cas d'HTA sévère). Ces mesures prises en position assise 3 fois le matin et 3 fois le soir, pendant trois jours de suite (règle des 3), apportent des informations complémentaires sur la variabilité tensionnelle.

Notons qu'une étude récente publiée dans le JAMA a montré que l'utilisation d'une célèbre application pour iPhone comportait des limites rédhibitoires (voir notre article).
Rappel du bilan initial après la découverte d'une HTA
Une fois l'HTA diagnostiquée, le bilan initial réalisé par le médecin généraliste comporte :
- la recherche d'une atteinte vasculaire, cardiaque, cérébrale ou rénale associée ;
- L'identification des facteurs de risque cardio-vasculaire (antécédents familiaux de maladies cardio-vasculaires, diabète, dyslipidémie, tabagisme, âge et sexe) ;
- la recherche d'une HTA secondaire ;
- la recherche des facteurs aggravants : alcool, réglisse, corticoïdes, antidépresseurs, AINS, anti-VEGF, vasoconstricteurs nasaux au long cours, contraception œstrogénique, consommation de cannabis, syndrome d'apnées-hypopnées obstructives du sommeil, consommation élevée de sel, surpoids, obésité ;
- La prescription de dosages du sodium, du potassium et de la créatinine plasmatique avec l'estimation du débit de filtration glomérulaire, la glycémie et l'exploration d'une anomalie lipidique à jeun.
- La recherche d'une protéinurie.
- Un ECG au repos.
Quand demander un avis spécialisé auprès d'un cardiologue ?
Certaines situations particulières nécessitent tout de même un avis spécialisé [édit] auprès d'un cardiologue [/édit], en général suivi de la réalisation d'examens complémentaires (dosages hormonaux, écho-Doppler des artères rénales, angio-TDM abdominale, etc.) :
- En cas d'HTA secondaire (toxiques, médicamenteuse, maladies rénales, hyperaldostéronisme primaire, phéochromocytome, sténose de l'artère rénale, syndrome de Cushing) ;
- HTA sévère (PAS > 180 ou PAD > 110 mmHg) d'emblée ;
- HTA avant l'âge de 30 ans ;
- HTA avec hypokaliémie ;
- HTA masquée (ambulatoire uniquement) ;
- Anomalie rénale détectée avec créatininémie élevée et/ou protéinurie persistante à 1 mois ;
- Anomalie cardiaque détectée nécessitant des examens cardiologiques complémentaires (MAPA, Holter rythmique, écho-Doppler cardiaque, test d'ischémie myocardique, écho-Doppler artériel, etc.) ;
- HTA après 75 ans nécessitant une évaluation cognitive (MMSE) et une supervision de la prise médicamenteuse le cas échéant.
Les bases de la prise en charge thérapeutique : avec décision médicale partagée
La prise en charge du patient hypertendu nécessite de prendre le temps d'une consultation d'information et d'éducation sur les risques liés à l'HTA, les bénéfices démontrés du traitement antihypertenseur, les objectifs du traitement, et le plan de soins.
La décision médicale partagée sur la prise en charge de l'HTA (3) entre le médecin et le patient favorise l'adhésion à la prise en charge.
Les règles hygiéno-dététiques (diminution ou arrêt de l'alcool et du tabac, activité physique, réduction d'un surpoids éventuel, normalisation de l'apport sodé, fruits et légumes), en cas de risque faible ou moyen, sont à privilégier pendant les 3 à 12 mois suivant la découverte de l'HTA, comme rappelé visuellement dans l'arbre décisionnel de la Vidal Reco HTA, reproduit ci-dessous :
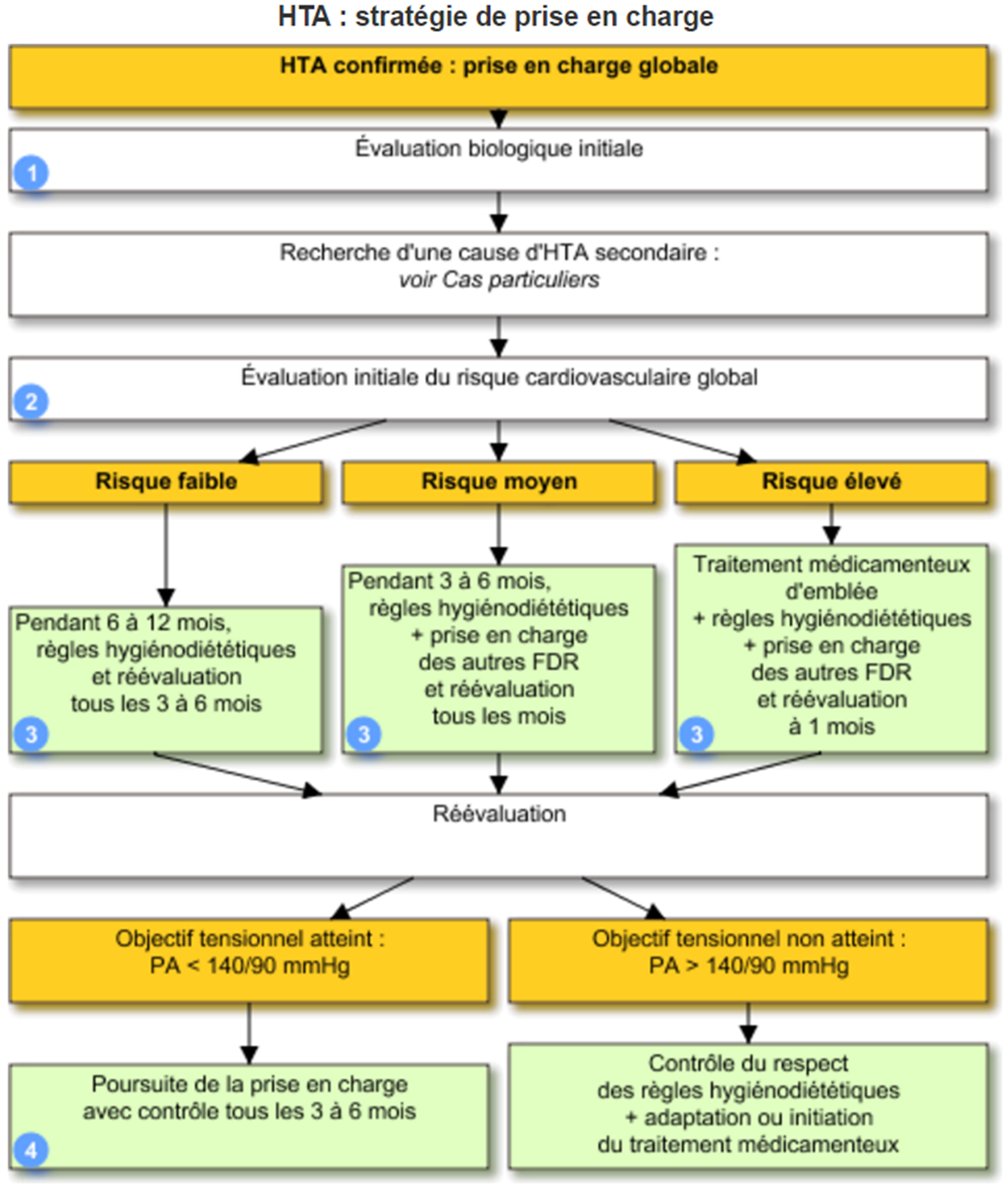
Au cours des 6 premiers mois, des consultations mensuelles sont recommandées jusqu'à l'obtention du contrôle tensionnel. Elles permettent d'évaluer la tolérance et l'efficacité du traitement, médicamenteux ou non, de renforcer l'éducation et de parfaire l'information du patient.
Les médicaments antihypertenseurs à utiliser en 2016
En l'absence de retour à la normale avec les règles hygiéno-diététiques, dans un premier temps et si l'HTA est peu élevée, une monothérapie, au mieux en monoprise, est choisie dans l'une de ces 3 classes :
- Bloqueur du système rénine-angiotensine (IEC ou ARA2) avec un contrôle du sodium et du potassium plasmatiques et de la créatininémie dans un délai de 1 à 4 semaines après l'initiation du traitement puis lors des modifications posologiques ;
- Inhibiteur calcique ;
- Diurétique thiazidique ou diurétiques de l'anse (à la place des diurétiques thiazidiques) en cas d'insuffisance rénale sévère (DFG estimé < 30 ml/min/1,73 m2), de syndrome néphrotique ou d'insuffisance cardiaque.
Les bêtabloquants peuvent êtreaussi utilisés comme antihypertenseurs, mais ils semblent moins protecteurs que les autres classes thérapeutiques vis-à-vis du risque d'accident vasculaire cérébral, toujours selon la HAS. Les différentes durées d'action de chaque médicament au sein de chaque classe doivent être prises en compte.
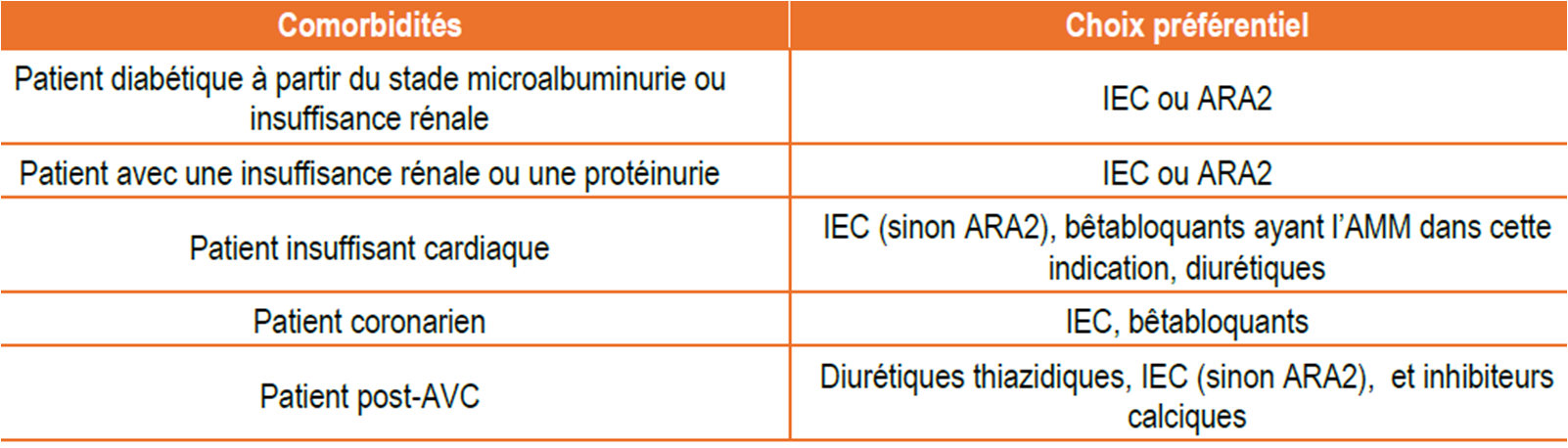
Le choix est à affiner en fonction d'éventuelles comorbildités :
Une observance variable en fonction des molécules
D'après l'HAS, l'observance du traitement est meilleure avec les ARA2 ou les IEC, moindre avec les inhibiteurs calciques et plus faible encore avec les diurétiques thiazidiques et les bêtabloquants.
Les mesures hygiéno-diététiques doivent toujours être encouragées sous médicament(s).
En cas d'inefficacité, préférer la bi ou la trithérapie au changement de monothérapie ou à l'augmentation de la dose de cette dernière
Sur le long terme, la plupart des HTA nécessitent une plurithérapie. Si après un mois de traitement, l'objectif tensionnel n'est pas atteint en consultation et au domicile (inefficacité, efficacité insuffisante ou mauvaise tolérance), l'évaluation de l'adhésion aux mesures hygiéno-diététiques et au traitement médicamenteux est nécessaire.
Ensuite, il est préférable de passer à une bithérapie puis à une trithérapie qui améliorent l'efficacité et réduisent le risque d'effets indésirables, plutôt que de changer de monothérapie ou d'augmenter la posologie.
Rappelons que de nombreux médicaments associent plusieurs antihypertenseurs.
Rappelons aussi que les associations contenant de l'olmesartan seront déremboursées à partir du 2 janvier 2017, en raison d'une réévaluation à la baisse de leur rapport bénéfices – risques (voir notre article).
Les objectifs après l'instauration d'un traitement médicamenteux à 6 mois et par la suite (intégration des résultats des études SPRINT et ETTENEAD)
À 6 mois, une PA systolique comprise entre 130 et 139 mmHg et une PA diastolique inferieure à 90 mmHg, en consultation sont les objectifs à atteindre.
Par la suite, la PAS pourra être de 130 mmHg, voire de 120 mmHg en cas de comorbidités cardiovasculaires, comme le suggèrent les résultats de l'étude SPRINT (4) (voir notre article sur cette étude) et ceux de la méta-analyse de D Ettenead (Lancet 2016 (5)), pour qui c'est également vrai en cas de diabète associé. Néanmoins, rappelons qu'une baisse trop importante de la tension expose à un risque de chutes (hypotensions), d'où des discussions encore en cours sur ces conclusions.
Chez le sujet âgé de plus de 80 ans ou plus, un objectif de PA systolique inferieure à 150 mmHg, sans hypotension orthostatique, est recommandé. Dans cette tranche d'âge, il faut être vigilant à la iatrogénie en ne dépassant pas trois antihypertenseurs.
La consultation de suivi après 6 mois de traitement médicamenteux
Après 6 mois, une consultation de suivi est suffisante tous les 3 à 6 mois dans une démarche d'éducation thérapeutique à laquelle le pharmacien ou l'infirmier peut être associé.
Au cours de cette consultation, il est recommandé de :
- Évaluer les symptômes ;
- Surveiller la PA (au cabinet, à l'officine et au domicile) ;
- Évaluer la tolérance ;
- Évaluer les interactions médicamenteuses (AINS, corticoïdes, antidépresseurs IMAO et IRSNA, neuroleptiques, antiparkinsoniens, médicaments utilisés pour l'adénome de la prostate) ;
- Évaluer l'adhésion au traitement médicamenteux et aux mesures hygiéno-diététiques ;
- Rechercher d'une hypotension orthostatique (surtout chez les diabétiques, parkinsoniens ou personnes âgés) associée au déclin cognitif et constitue un facteur de risque de morbi-mortalité cardio-vasculaire et de chute ;
- Rappeler les règles de l'automesure tensionnelle ;
- Doser tous les 1 à 2 ans le Na, le K, la créatininémie et la protéinurie (plus fréquemment chez la personne âgée ou en cas de diabète, d'insuffisance rénale, de protéinurie, d'HTA mal contrôlée, de décompensation cardiaque ou d'autres événements intercurrents) ;
- Doser tous les 3 ans la glycémie à jeun et le bilan lipidique (en l'absence d'anomalie) ;
- Faire un ECG tous les 3 à 5 ans (en l'absence d'anomalie).
HTA non contrôlée : que tenter de plus avant l'avis d'un cardiologue ?
L'HTA est considérée comme non contrôlée lorsque l'objectif tensionnel n'est pas atteint à 6 mois sur l'AMP ou la MAPA.
Avant de demander un avis spécialisé [édit] auprès d'un cardiologue [/édit], en plus des mesures précédentes, il convient de :
- Mettre en place une trithérapie avec un IEC ou un ARA2, un diurétique thiazidique et un inhibiteur calcique, tous à doses optimales ;
- Évaluer l'observance et l'adhésion au traitement (pharmacien, professionnels de soins, entourage) à l'aide de questionnaires dédiés, ou en recherchant un ralentissement de la fréquence cardiaque sous bêtabloquant ou calciumbloquant bradycardisant ;
- Rechercher un apport sodé excessif (natriurèse > 200 mmol/j), une consommation excessive d'alcool, une dépression, des interactions médicamenteuses, un syndrome d'apnée du sommeil.
Le cardiologue peut ajouter de la spironolactone (12,5 à 50 mg/j) ou un bêtabloquant en cas d'HTA résistante et après avoir éliminé une HTA secondaire.
En savoir plus :
- Fiche Mémo - Prise en charge de l'hypertension artérielle de l'adulte, HAS, septembre 2016
- Recommandations de 2011 pour la mesure de la Pression Artérielle de la Société française d'Hypertension Arterielle (SHTA) : http://www.sfhta.eu/wp-content/uploads/2015/11/SFHTA_Recommandations_Mesure-nov2011.pdf
- Recommandations de l'HAS d'octobre 2013 sur la décision médicale partagée : http://www.has-sante.fr/portail/upload/docs/application/pdf/2013-10/synthese_avec_schema.pdf
- The Sprint Research Group. « A Randomized Trial of Intensive versus Standard Blood-Pressure Control. » N Engl J Med. 2016 Jun 9 ; 374(23) : 2295.
- Dena Ettehad et coll. « Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis ». The Lancet, mars 2016
Sur VIDAL.fr :
VIDAL Reco HTA
VIDAL Reco HTA sévère et urgences hypertensives
Hypertension artérielle : le Conseil d'Etat suspend le déremboursement de l'olmesartan (juin 2016)
HTA : une célèbre application mobile pour iPhone mésestime les chiffres tensionnels (avril 2016)
Traitement de l'HTA chez les patients à risque augmenté : l'étude SPRINT pourrait changer la donne (novembre 2015)
Antihypertenseurs : une prise unique au coucher réduirait le risque de diabète de type 2 (octobre 2015)
Hypertension artérielle après 80 ans : qui traiter, quand et comment ? (septembre 2015)

 8 minutes
8 minutes 17 commentaires
17 commentaires 


Commentaires
Cliquez ici pour revenir à l'accueil.