
En cas de gastroentérite aiguë, l'administration d'un SRO est recommandée en première intention chez les nourrissons et jeunes enfants pour compenser les pertes liquidiennes (capture d'un dépliant destiné au grand public, © INPES).
Le Pr Stephen Freedman, pédiatre canadien auteur principal de l'étude objet de cet article, a constaté qu'un grand nombre d'enfants étaient adressés par leur médecin aux urgences pédiatriques et perfusés pour réhydratation à cause de diarrhée et vomissements non compensés. En discutant avec leur médecin, il a constaté que ces situations étaient très souvent liées au refus de l'enfant de boire du SRO à la maison.
Le Pr Freedman a donc estimé qu'"une approche moins dogmatique visant à fournir des boissons que les enfants aiment réellement, pourrait surmonter ces problèmes et conduire à une amélioration des résultats", d'où cet essai clinique.
Etude : SRO ou du jus de pommes dilué aux urgences, ondansetron si besoin
L'étude s'est déroulée sur 5 ans dans un seul hôpital à Toronto. Elle a inclus 647 enfants de 6 mois à 5 ans, et consultant aux urgences pédiatriques pour gastro-entérite, sans déshydratation majeure ni maladies associées.
Deux groupes ont été formés : aux urgences, ils ont reçu soit du SRO, soit du jus de pommes dilué (50 % eau, 50 % jus de pommes). Toutes les 2 à 5 minutes, 5 ml leur ont été administrés.
En cas de vomissements importants, de l'ondansetron (ZOPHREN, SETOFILM et génériques) leur a été prescrit. Cette molécule pourrait en effet avoir un intérêt dans cette indication (Paediatr Child Health. 2011), même si en France son usage n'est autorisé que pour la prise en charge des nausées et vomissements induits par les traitements anticancéreux ou des opérations chirurgicales (ses effets secondaires cardiaques possibles ne sont pas en faveur d'une utilisation dans des indications a priori peu sévères comme la gastroentérite).
Un bidon de SRO ou de jus dilué pour continuer à la maison
Au retour à domicile, chaque famille a reçu un bidon de liquide jaunâtre, sans savoir s'il s'agissait de SRO ou de jus de pommes dilué, et était invitée à continuer à l'administrer régulièrement. Mais l'enfant pouvait également, s'il le souhaitait, boire n'importe quelle autre boisson, y compris très sucrée. Les boissons de réhydratation sportive étaient même autorisées, alors qu'elles sont normalement contre-indiquées chez l'enfant.
Un suivi quotidien par une infirmière a été mis en place (téléphone, visite si besoin), et il a été demandé à chaque famille de relever tout évènement notable (vomissements, diarrhées, etc.) durant les 7 jours de suivi.
Une évaluation de l'efficacité basée sur un critère en mêlant plusieurs évènements
Le critère principal d'évaluation était un critère composite associant la nécessité, ou non, d'une réhydratation intraveineuse, d'une consultation médicale non programmée, d'une hospitalisation, une poursuite anormale des symptômes, une perte de poids supérieure à 3 % ou une déshydratation cliniquement significative.
La survenue d'une ou plusieurs de ces évènements signait un échec thérapeutique, et c'est donc ce qui a été évalué.
Moins d'échecs dans le groupe "jus de pomme/breuvage préféré" par rapport au "SRO goût pomme"
Les auteurs ont constaté la survenue d'événements décrits ci-dessus chez 16,7 % des enfants dans le groupe "jus de pomme/breuvage préféré", contre 25 % dans le groupe "SRO".
Cela équivaut à une réduction du critère primaire composite de 8,3 % dans le groupe "jus de pomme et/ou boisson préférée" (p = 0,006 en termes de supériorité).
Cette préférence s'accroît logiquement avec l'âge (familiarité des boissons sucrées) :
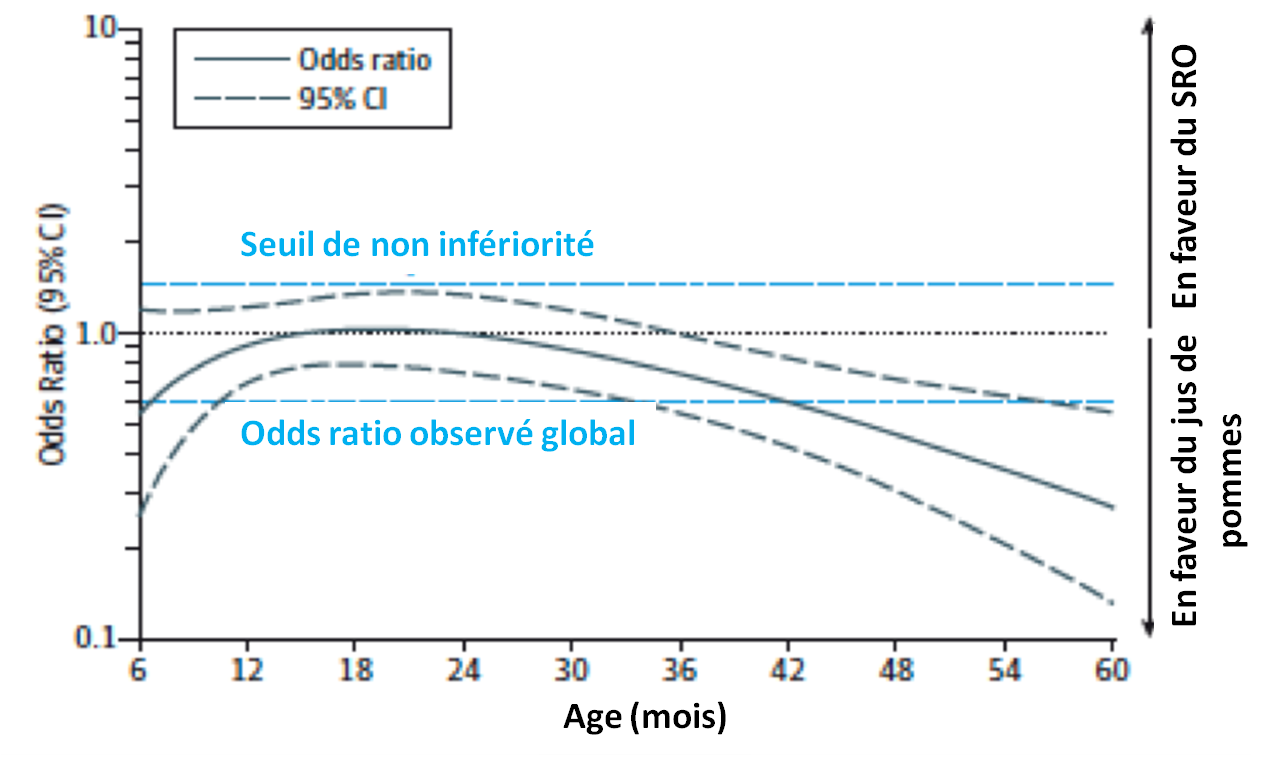
Moins de réhydratations IV et moins d'hospitalisations dans le groupe "jus de pomme/breuvage préféré"
Durant les 7 jours de suivi, les auteurs ont constaté un moindre recours aux réhydrations intra-veineuses dans le groupe "jus de pomme/breuvage préféré" : 2,5 %, contre 9 % dans le groupe SRO (- 6,5 %, IC99 % -11.6 % à - 1.8 %).
Les hospitalisations ont également significativement réduites dans ce groupe : 0,9 % contre 2,8 % dans le groupe SRO (- 1.9 %, IC99 % - 5.4 % à 1.3 %).
Pas de différence significative sur les autres critères pris individuellement
Les consultations non programmées, les pertes de poids supérieures ou égales à 3 % et les déshydratations durant le suivi n'ont pas différé significativement entre les deux groupes.
Pas de majoration de la diarrhée malgré l'hyperosmolarité des boissons autres que le SRO
La quantité de selles n'a pas été affectée par la prise de boissons hyperosmotiques (chargés en sucres simples), alors que c'est la principale raison pour laquelle les sociétés savantes des pays occidentaux déconseillent leur utilisation.
Des biais importants à prendre en compte avant de conclure
Cette étude a été réalisée avec des enfants de plus de 6 mois, âge où les déshydratations sont moins fréquentes et a priori moins dangereuses que chez les nouveau-nés.
De plus, tous les enfants avaient déjà vu un médecin, ce qui a permis d'écarter les enfants les plus à risques (déshydratation importante, terrain, etc.).
Par ailleurs, comme le soulignent les auteurs, il n'a pas été possible de créer un "aveugle" sur les goûts : le SRO a été réfrigéré et aromatisé à la pomme, mais il n'avait bien sûr pas le goût d'un vrai jus de pommes, même dilué à 50 %.
Le suivi à domicile n'a pas été rigoureux (tous les parents n'ont pas rempli le questionnaire, et l'acceptabilité est difficile à évaluer dans ces conditions).
Enfin, cette étude a été réalisée au Canada. Dans les pays à revenus moins élevés que le Canada, les gastroentérites sont plus souvent sévères et le risque de déshydratation importante est plus élevé.
En conclusion
Malgré tous ces biais, ces résultats montrent une efficacité des boissons sucrées au moins comparable à celle des SRO pour compenser les pertes hydriques liées à une diarrhée aiguë virale, en particulier à partir de 2 ans chez des enfants sans facteur de risque ni déshydratation patente.
Les auteurs en concluent que ce qui compte, lorsque la déshydratation est minime ou absente, c'est la prise de liquide et non la charge glucidique contenue dans les boissons sucrées, charge qui normalement contre-indique leur utilisation dans ces conditions. Le Pr Freedman, auteur principal de cet essai clinique, estime ainsi que "cette étude démontre l'importance de travailler avec les patients pour une approche thérapeutique pragmatique, centrée sur le patient et adaptée aux personnes touchées. A l'inverse, des approches rigides, à 'taille unique' peuvent aboutir à des résultats sous-optimaux, malgré les meilleures intentions".
En pratique, toujours au vu de ce travail qui mériterait d'être prolongé par une étude plus vaste et multi-centrique, lorsqu'un enfant de plus de 6 mois refuse complètement le SRO (ou le vomit systématiquement) et n'est pas déshydraté, il pourrait donc être judicieux de ne pas décourager la prise d'autres boissons (sodas, jus de fruits) pour corriger les pertes hydriques, plutôt que de ne rien faire ou d'opter directement pour des solutions plus lourdes (hospitalisation, réhydratation intra-veineuse).
N'hésitez pas à réagir à cette étude un peu particulière mais portant sur une problématique très fréquente, dans l'espace commentaires ci-dessous ou sur notre forum.
En savoir plus
L'étude objet de cet article
Stephen B. Freedman, MDCM, MSc; Andrew R. Willan, PhD; Kathy Boutis, MD; Suzanne Schuh, MD. Effect of Dilute Apple Juice and Preferred Fluids vs Electrolyte Maintenance Solution on Treatment Failure Among Children With Mild Gastroenteritis. A Randomized Clinical Trial. JAMA. 2016;315(18):1966-1974. doi:10.1001/jama.2016.5352
L'interview du Pr Stephen Freedman
Dilute Apple Juice May Be More Palatable For Rehydration In Children with Mild Gastroenteritis, MedicalResearch.com, 1er mai 2016
Autres contenus cités
Cheng A, Emergency department use of oral ondansetron for acute gastroenteritis-related vomiting in infants and children, Paediatrics and Child Health, mars 2011
Avis de la HAS sur les Solutés de réhydratation orale (SRO), 2002
Recommandation thérapeutique de la HAS pour des diarrhées aiguës sans signes d'invasion muqueuse, 2006
Diarrhée du jeune enfant, évitez la déshydratation - Dépliant destiné au grand public élaboré par l'INPES (extrait illustrant cet article)
Sur VIDAL.fr :
VIDAL Reco "Gastroentérite aiguë de l'enfant"

 6 minutes
6 minutes 10 commentaires
10 commentaires 






Commentaires
Cliquez ici pour revenir à l'accueil.