
Les seniors sont encouragés à augmenter leurs apports quotidiens en calcium, alimentaire ou non, en prévention du risque ostéoporotique (illustration).
Analyse de plus de 50 publications sur l'éventuelle influence d'une supplémentation calcique sur le risque fracturaire
Dans leur première méta-analyse sur le risque fracturaire, Mark Bolland et coll. (Université d'Auckland) ont inclus 50 publications issues de 44 essais randomisés de supplémentation calcique ou cohortes observationnelles alimentaires, ainsi que 2 essais randomisés sur l'apport alimentaire calcique enrichi.
Il s'agissait de populations quinquagénaires et plus, où l'on évaluait la relation entre la prise d'une supplémentation calcique (suppléments en calcium avec ou sans vitamine D, lait en poudre, "préparation d'hydroxyapatite microcristalline", lait ou produits laitiers quotidiens) et le risque de survenue de fractures, avec ou sans co-traitement par vitamine D ou estrogènes.
Êtudes randomisées avec supplémentations calciques : baisse du risque relatif de fractures…
26 études randomisées de supplémentation calcique (avec ou sans co-traitement vitaminique D) ont été analysées par les auteurs.
Une réduction de 11 % du risque relatif fracturaire total (estimé, via l'analyse du groupe contrôle, à 12 % sur 5,5 ans, cf. infra) a été retrouvée dans 20 essais (n=58 573; RR = 0,89, IC95% 0,81-0,96; p=0,004). Statistiquement, cela signifie qu'une personne ayant 12 % de risques de survenue d'une ou plusieurs fractures sur 5,5 ans n''aurait plus que 11 % de risques avec supplémentation.
Une diminution de 14 % du risque relatif de fracture vertébrale a aussi été identifiée dans 12 essais (n=48 967; RR = 0,86, IC95% 0,74- 1,00; p=0.04;).
Les auteurs n'ont par contre pas constaté de diminution significative du risque relatif de fracture du col du fémur ou de l'avant-bras.
…Mais les auteurs soulignent que ces baisses ne sont pas significatives dans les études méthodologiquement les plus solides
Les auteurs notent un risque élevé de biais pour une grande partie des essais randomisés montrant des résultats positifs avec une supplémentation. Au contraire, les essais randomisés les plus rigoureux ne montrent pas de réduction significative du risque de fracture.
La figure ci-dessous résume cette analyse, avec classement en 3 catégories des études en fonction de leurs risques de biais (faible, modéré et élevé) et risques relatifs correspondants :
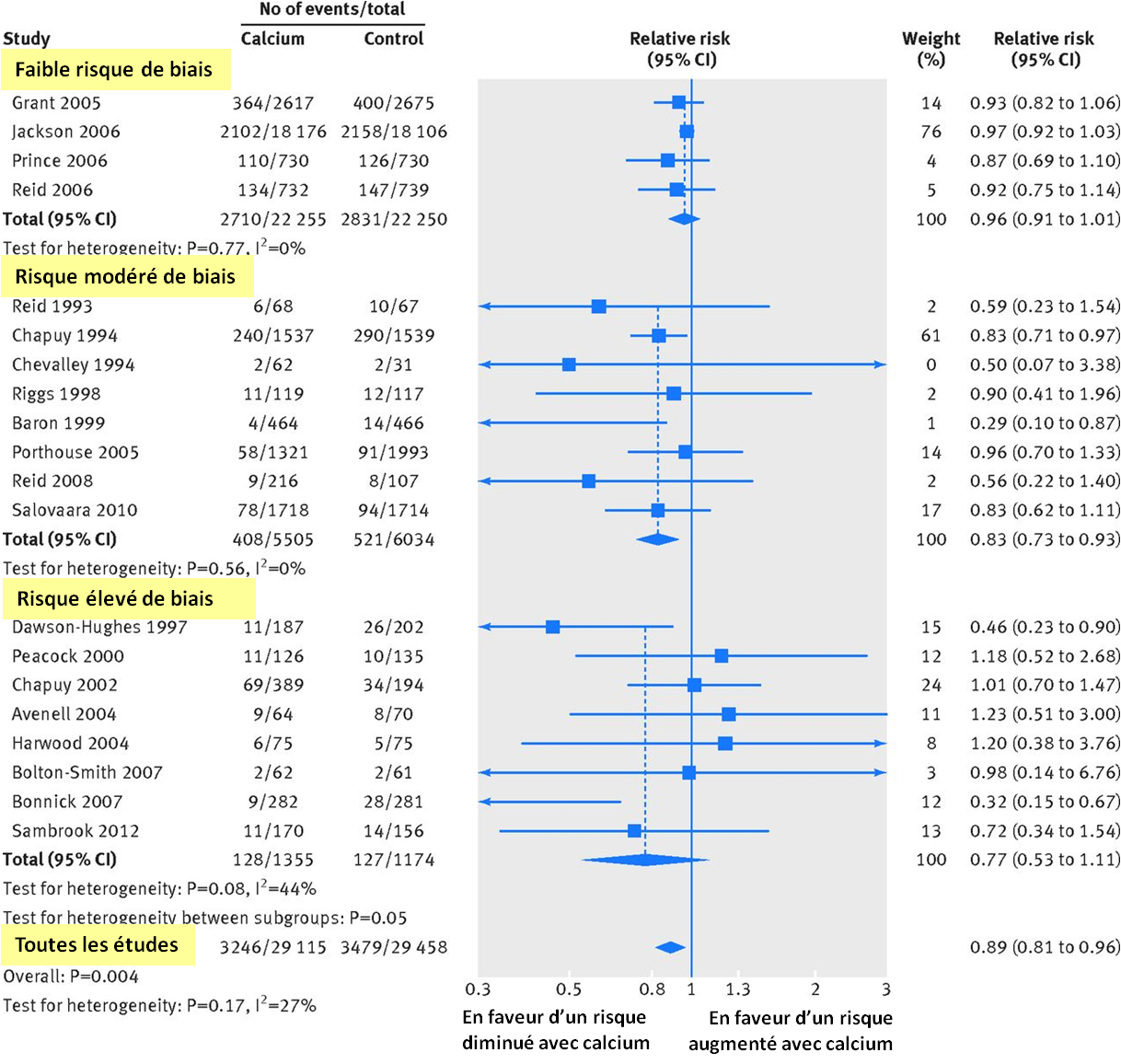
Ils ne notent pas non plus de différence si le calcium est associé, ou non, à de la vitamine D et remarquent qu'une seule étude, française, pèse sur ces réductions retrouvées de risques.
Dans les 2 essais randomisés comportant un complément d'apport alimentaire en calcium (par lait en poudre ou hydroxyapatite microcristalline), la puissance statistique est trop faible pour conclure et les preuves sont insuffisantes aux yeux des auteurs (peu de participants, très peu de fractures).
Une seule étude randomisée, française, montre un impact positif, mais chez des femmes très âgées et en institution, avec des biais
Une vaste étude française (Chapuy et coll., 1992), réalisée en institution auprès de plus de 3 000 femmes de 84 ans d'âge moyen (78-90 ans), pèse beaucoup sur les résultats des méta-analyses : elle montre une diminution de 23 % du risque relatif de fracture de hanche chez ces femmes qui prenaient une supplémentation calcium + vitamine D, par rapport à celles qui n'en prenaient pas.
Mais les femmes non supplémentées présentaient des carences constituées en calcium (apport moyen de 513 mg/jour seulement, à comparer à l'apport moyen européen : 700 à 900 mg/j). Elles étaient également davantage carencées en vitamine D, soulignent les auteurs.
De plus, les éventuels effets secondaires de la supplémentation n'ont pas été évalués, de même que la possible présence d'une ostéomalacie chez "nombre d'entre elles", ostéomalacie dont le traitement aura pu fausser les analyses.
Pour les auteurs, ces profils trop particuliers, plus carencés et sédentaires que la population générale, ne permettent pas d'extrapoler les résultats de cette étude : il faudrait donc cesser de baser la supplémentation vitaminocalcique des personnes âgées sur les résultats de ces seuls travaux, et même exclure cette étude des futures méta-analyses sur le sujet…
Etudes observationnelles avec alimentation enrichie en calcium : pas de diminution significative du risque fracturaire
Les publications issues des cohortes observationnelles réalisées avec une alimentation enrichie en calcium (lait en poudre ou préparation à base d'hydroxyapatite) comparée à une alimentation pauvre en calcium montrent des résultats le plus souvent négatifs :
- Dans 14 cohortes sur les 22 ayant indexé le nombre total de fractures avec ou sans alimentation enrichie en calcium, les auteurs ne relèvent aucune association significative entre supplémentation et diminution du risque fracturaire.
- De même, l'examen des 21 cohortes ayant indexé les fractures de hanche montre que pour 17 d'entre elles, aucune diminution des fractures n'a été retrouvée dans le groupe consommant davantage de calcium.
- Dans 7 cohortes sur les 8 relevant le nombre de fractures vertébrales avec ou sans alimentation enrichie en calcium, aucune diminution non plus n'a été retrouvée.
- Dans 5 cohortes sur les 7 ayant évalué le risque de fracture de l'avant-bras, les auteurs n'ont pas non plus constaté de diminution de ce risque .
- Dans 25 des 28 cohortes évaluant l'impact d'une plus grande consommation de lait, aucune association statistique positive ou négative n'a été retrouvée. Idem pour 11 des 13 cohortes évaluant l'intérêt de la prise quotidienne de produits laitiers.
Les auteurs estiment que globalement, la relation statistique entre l'apport alimentaire supplémentaire en calcium et le risque fracturaire est neutre pour 74 % de ces cohortes.
Lorsque qu'une association statistiquement significative était retrouvée, elle était le plus souvent inverse (13 sur 15 cohortes), c'est-à-dire qu'il y avait davantage de fractures dans les groupes "calcium". Seule une étude a décrit une association positive (diminution du risque fracturaire avec calcium).
Au total, un bénéfice individuel ou collectif non démontré
Au total, l'équipe néozélandaise considère qu'il est peu probable qu'une supplémentation générale non ciblée chez les personnes âgées aboutisse à une réduction sensible du risque fracturaire.
Les auteurs admettent les limites de leur travail liées au recueil des publications dont certaines sont difficiles à repérer. Mais ils soulignent que les études avec plus de 100 fractures sont très majoritairement négatives (pas d'influence du calcium, avec ou sans vitamine D).
.
En analyse compilée des groupes contrôles, l'incidence fracturaire vertébrale est de 1,5 % et l'incidence fracturaire totale de 12 % pour des durées moyenne de suivi de 6,2 et 5,5 ans respectivement. Les auteurs ont donc calculé qu'il faudrait traiter 489 personnes pendant 6,2 ans pour éviter une seule fracture vertébrale et 77 personnes pendant 5,5 ans pour éviter une fracture quelle que soit sa localisation.
De plus, ils ont aussi constaté, dans les études randomisées analysées avec supplémentation calcique, que l'observance était faible (de 40 60 % seulement) et que les effets indésirables potentiels étaient aussi à prendre en compte (troubles intestinaux dont la constipation qui peut forcer à l'arrêt, lithiase rénale, troubles cardiovasculaires).
Ils en déduisent que le bénéfice individuel d'une supplémentation calcique, alimentaire ou non, est faible, et s'abaisse encore pour les personnes à bas risque.
Au total, les auteurs en concluent que la balance bénéfices-risques n'est pas en faveur d'une supplémentation calcique, individuelle ou collective.
La densité minérale osseuse n'est pas plus affectée que le risque fracturaire
La même équipe néozélandaise a publié une deuxième méta-analyse sur la densité minérale osseuse (DMO), dans le même numéro du British Medical Journal.
Cette analyse de la littérature (59 essais cliniques randomisés) montre une faible influence du calcium alimentaire sur la DMO :
- à 1 an, augmentation de 0,6 à 1,0 % de la DMO au niveau du bassin et du squelette entier à 1 an ;
- à 2 ans, augmentation de 0,7 à 1,8 % de la DMO aux mêmes sites ainsi qu'au niveau du rachis et du col du fémur ;
- pas d'effet sur la DMO au niveau des avant-bras.
La supplémentation calcique, avec ou sans vitamine D, à dose élevée ou non, aboutit à des résultats similaires à l'apport alimentaire : augmentation moyenne de 0,7 à 1,8 % de la DMO aux mêmes sites à 1 an, 2 ans et 2 ans et demi, avec une stagnation de cette amélioration avec le temps, de sorte qu'elle ne se fait que lors de la première année de prise.
En conclusion
La supplémentation calcique, alimentaire ou non, n'améliore pas suffisamment la DMO ni ne diminue assez le risque fracturaire pour être recommandée aux personnes de plus de 50 ans en prévention systématique de l'ostéoporose, selon ce vaste travail effectué en Nouvelle-Zélande.
Les auteurs estiment donc qu'il faut revoir les recommandations d'augmentation des apports calciques chez les seniors, d'autant plus que les suppléments exposent à des risques d'effets secondaires parfois graves.
Pour mémoire, en France, la correction d'une éventuelle carence en calcium et vitamine D (sans dosage préalable, l'utilité de ce dosage n'ayant pas été démontrée) est recommandée par la Haute autorité de Santé en prévention de l'ostéoporose, en particulier pour les personnes les plus âgées.
Rappelons enfin que l'eau du robinet de nombreuses régions calcaires est naturellement riche en calcium, ce qui peut peut-être expliquer l'absence d'impact d'une ingestion quotidienne supplémentaire de calcium.
En savoir plus :
Calcium intake and risk of fracture: systematic review, Mark J Bolland, William Leung, Vicky Tai et coll., BMJ, septembre 2015
Calcium intake and bone mineral density: systematic review
and meta-analysis. Vicky Tai, William Leung, Andrew Grey et coll., BMJ, septembre 2015
Vitamin D3 and calcium to prevent hip fractures in the elderly women. Chapuy MC, Arlot ME, Duboeuf F, et al., New England Journal of Medicine, décembre 1992
Les médicaments de l'ostéoporose - Fiche BUM, Haute Autorité de Santé, juillet 2014
Utilité clinique du dosage de la vitamine D, Haute Autorité de Santé, octobre 2013
Sur VIDAL.fr :
VIDAL Reco "Ostéoporose
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 7 minutes
7 minutes 21 commentaires
21 commentaires 


Commentaires
Cliquez ici pour revenir à l'accueil.